Mga Kakayahan ng ANA Nursing Process
Mahahalagang Punto
- Sinusuportahan ng ANA proseso ng pag-aalaga ang nakabalangkas na critical thinking at decision-making.
- Ang anim na kakayahan ay assessment, diagnosis, expected outcomes, planning, implementation, at evaluation.
- Ang anim na kakayahang ito ay tumutugma sa ANA Standards of Practice na ginagamit sa iba-ibang settings at populasyon.
- Sa maraming bedside med-surg workflows, ang parehong cycle ay itinuturo bilang limang ADPIE steps, kung saan nakapaloob sa planning ang expected-outcome identification.
- Iterative ang balangkas at nangangailangan ng tuloy-tuloy na reassessment at adjustment.
- Maaaring makaapekto ang pakikilahok ng pamilya at support network sa bawat hakbang.
- Ang ADOPIE ay praktikal na mnemonic para sa anim na ANA nursing-process steps.
- Ang ANA standards ay naaangkop sa lahat ng RNs anuman ang role, setting, specialty, o populasyon.
- Ang pare-parehong paggamit ng nursing process ay nagpapababa ng omissions/duplication at sumusuporta sa collaborative, mas ligtas, at mas pare-parehong pangangalaga.
- Binabalangkas ng ANA standards ang nursing practice bilang diagnosis at paggamot ng human responses sa aktuwal o potensyal na health problems.
- Nangangailangan ang assessment competency ng pinakaligtas na posibleng assessment environment at paggalang sa pasyente bilang decision-maker sa kalusugan.
- Kabilang sa diagnosis competency ang pagtukoy ng risk/barriers, pagkilala sa strengths, patient-team verification, at documentation na sumusuporta sa collaborative outcome planning.
- RN function ang outcome identification; nakasentro ang LPN/VN roles sa awareness ng outcomes at pag-uulat ng response data sa loob ng saklaw.
- Nangangailangan ang outcome-identification competency ng collaborative, evidence-based, culture/ethics-aligned outcomes na may malinaw na attainment time frames.
- RN function ang planning na nagpa-prioritize ng safety at gumagamit ng standardized care-plan language; nakatuon ang LPN/VN roles sa implementation sa loob ng saklaw.
- Nangangailangan ang implementation competency ng therapeutic, person-centered na execution na may evidence-based actions, interprofessional coordination, at accountable documentation ng performed, modified, o omitted interventions.
- RN function ang evaluation; maaaring mangalap ng reassessment data ang LPN/VN, ngunit ang RN ang tumutukoy sa outcome status at care-plan revision.
- Nangangailangan ang evaluation competency ng criterion-based analysis laban sa quality/safety standards na may napapanahong documentation, reporting, at malinaw na pagbabahagi ng conclusions sa healthcare consumer at stakeholders.
- Tuloy-tuloy ang evaluation habang nakikipag-ugnayan sa pasyente, sa team discussion, at sa bagong lab/diagnostic review, at idinodokumento ang findings sa medical record.
- Nangyayari ang prioritization sa bawat ANA step: urgent cue focus sa assessment, highest-risk diagnosis selection, safety-first planning, high-priority implementation, at outcome-focused evaluation.
- Kaugnay ng mas pare-parehong pangangalaga, mas kaunting omissions/duplication events, at mas magandang patient satisfaction ang maaasahang paggamit ng nursing-process cycle.
- Naaangkop din ang parehong proseso sa antas-komunidad, kung saan ang assessment at diagnosis ay tumutuon sa population trends at kasama sa planning ang system/policy interventions.
Pisyopatolohiya
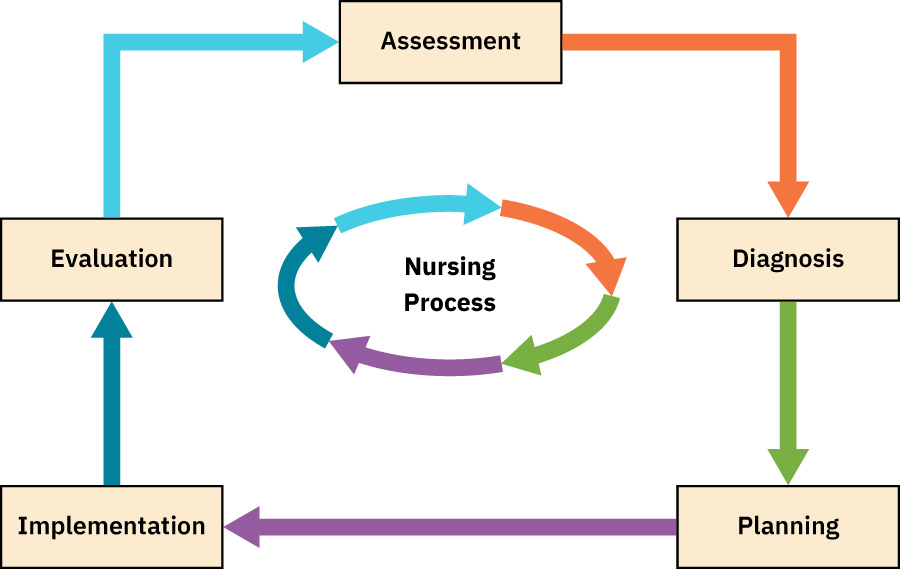 Illustration reference: OpenStax Clinical Nursing Skills Ch.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.1.
Nagbabago nang dinamiko ang kalagayan ng pasyente habang umuusad ang sakit at tumutugon sa paggamot. Hindi ligtas na maikonsidera ng isang nakapirming one-time plan ang mga bagong panganib, bahagyang tugon, o paglala. Lumilikha ang ANA competency sequence ng paulit-ulit na loop na nag-uugnay sa pangangalap ng data sa aksiyon at interpretasyon ng outcomes.
Klasipikasyon
- Assessment: Mangalap at ikumpara ang patient cues laban sa inaasahang norms.
- Assessment competency emphasis: Whole-person na may dignidad na data collection; paggalugad sa kultura/halaga/preference; at pagtukoy ng communication barriers kabilang ang literacy, cognitive, financial, at sociocultural factors.
- Assessment forms: Ang focused assessments ay tumatarget sa isang partikular na problema; ang comprehensive assessments ay nagtatatag ng malawak na baseline status at nagbabagong whole-person needs.
- Assessment data workflow: Mangolekta, mag-validate sa maraming inputs, mag-organisa ayon sa system/priority, at magdokumento nang malinaw para sa continuity ng team.
- Diagnosis: Igrupo ang cues sa mga na-prioritize na problema ng pasyente.
- Diagnosis competency emphasis: Tukuyin ang actual/potential risks kasama ang barriers (interpersonal, systemic, cultural, socioeconomic, environmental) at isama ang patient strengths (support systems, health literacy, at self-care engagement).
- Diagnosis workflow: Tukuyin muna ang potential concerns, pagkatapos ay pinuhin sa actual concerns at priority diagnoses bago ang planning.
- Diagnosis toolset: Gumamit ng standardized classification systems kasama ang technology at clinical decision-support tools, pagkatapos ay beripikahin ang diagnosis framing kasama ang healthcare consumer at interprofessional colleagues.
- Outcome identification (expected outcomes): Magtakda ng malalawak na goals at tiyak na measurable outcome statements bago magplano ng interventions.
- Outcome-identification competency emphasis: Sabayang idepina ang outcomes kasama ang healthcare consumer at team, ihanay sa culture/values/ethics, i-derive mula sa assessments/diagnoses, at suportahan ang care coordination.
- Outcome timing and evidence standard: Isama ang evidence/best practices, magtalaga ng malinaw na attainment time frames, at magdokumento ng measurable goals para sa evaluation laban sa safety/quality standards.
- Planning: Bumuo ng collaborative, evidence-based, individualized na strategy at i-prioritize ang interventions para sa safety at outcome attainment.
- Planning categories: Ang initial planning ay bumubuo ng diagnosis-linked priorities/outcomes, ang ongoing planning ay nagrerebisa o nagsasara ng elements habang nagbabago ang kondisyon, at ang discharge planning ay nagtatakda ng post-discharge supports/resources.
- Planning competency emphasis: Isama ang detalye ng implementation pathway (timeline, steps, milestones), i-coordinate ang continuity of care, at isaalang-alang ang cost/economic implications.
- Planning governance standard: Tiyakin ang pagsunod ng plano sa statutes/rules/regulations/professional standards at idokumento ito gamit ang standardized terminology.
- Implementation: Isagawa ang mga planadong interventions.
- Implementation competency emphasis: Gumamit ng caring behaviors/therapeutic relationship, makipag-partner sa health care consumer para sa safe/effective/efficient/timely/equitable care, at makipag-coordinate sa interprofessional partners sa buong continuum of care.
- Implementation delegation/accountability standard: Mag-delegate gamit ang five-right factors (task, circumstance, person, communication, supervision/evaluation), iayon ang mga desisyon sa Nurse Practice Act/regulatory policy, at panatilihing malinaw ang RN accountability.
- Implementation documentation standard: Idokumento ang interventions at anumang care-plan modification, kabilang ang mga klinikal na makatwirang pagbabago at omissions.
- Evaluation: Tukuyin kung met, partially met, o unmet ang outcomes sa itinakdang timeframe, pagkatapos ay irebisa ang priorities at interventions kung kinakailangan.
- Evaluation competency standard: Gumamit ng angkop na criteria frameworks (halimbawa QSEN, Quadruple Aim, at IHI), mag-evaluate laban sa plan structure/process/timelines, at irebisa ang diagnoses/outcomes/plan/implementation kung kinakailangan gamit ang ongoing data, benchmarks, at evidence synthesis.
- Evaluation reporting standard: Idokumento ang results, i-report ang evaluation data sa napapanahong paraan, at ibahagi ang conclusions sa healthcare consumer/stakeholders para sa clarity at transparency ayon sa legal/organizational/professional requirements.
- Teaching-process alignment: Ang parehong six-step loop ay naaangkop sa learner assessment, educational diagnosis, teaching objectives, teaching-plan design, delivery, at learning evaluation.
- Stress-adaptation workflow mapping: Kilalanin ang risk-factor cues, suriin ang malamang na stressor(s), i-prioritize ang coping targets, bumuo ng constructive actions, kumilos, at suriin kung bumuti ang adaptation.
- ADPIE bedside mapping: Maraming units ang nag-o-operationalize nito bilang assessment, diagnosis, planning, implementation, at evaluation, kung saan naka-dokumento ang expected outcomes sa planning step.
- Community-application mapping: Sa antas-populasyon, maaaring istrukturahin ng ADPIE ang community assessment, community diagnosis, intervention planning, implementation, at program evaluation cycles.
Pagsusuri sa Pag-aalaga
Pokus sa NCLEX
Ang evaluation ay hindi katapusan; ito ang trigger para sa susunod na assessment cycle.
- Mangolekta ng objective at subjective data sa baseline at pagkatapos ng interventions.
- Lumikha ng pinakaligtas na posibleng setting para sa assessment at magtatag ng privacy/psychological safety bago mangalap ng sensitibong data.
- Sa stress-coping care plans, isama ang acute/chronic stress cues, crisis signs, SDOH stressors, maladaptive-coping indicators, defense mechanisms, kalidad ng support system, at caregiver-burden cues.
- Sa stress-adaptation assessment, isama ang predisposing risk factors tulad ng early-life adversity, prior coping history, outlook patterns, at chronic health/surgical sequelae na maaaring magpababa ng coping reserve.
- Mangolekta ng data gamit ang interviews, observation, physical examination, laboratory findings, at chart review.
- Kilalanin ang healthcare consumer bilang decision-maker at beripikahin ang analysis nang direkta sa pasyente kung posible.
- Pagsamahin ang free interview, focused prompts, at validated tools kapag sinusuri ang modifiable lifestyle behaviors (halimbawa tobacco use, activity pattern, sleep pattern, at preventive-care status).
- Isama ang lokal, rehiyonal, pambansa, at pandaigdigang health-priority context kapag binabago nito ang risk interpretation o screening emphasis.
- I-validate ang mahahalagang findings sa pamamagitan ng pag-cross-check ng ulat ng pasyente, input ng pamilya/tagapag-alaga, komunikasyon ng team, at chart history kung available.
- I-organisa ang findings ayon sa body system at agarang risk priority upang suportahan ang pattern recognition at hypothesis testing.
- I-prioritize ang pangangalap ng data ayon sa agarang kondisyon at inaasahang malapit na pangangailangan.
- Sa assessment, unahin muna ang urgent symptoms at instability cues, pagkatapos ay mangalap ng mas mababang acuity na contextual data.
- Isama sa assessment ang physiologic, psychological, sociocultural, spiritual, economic, at lifestyle domains.
- Pumili ng focused assessment kapag isang agarang concern ang tinutugunan, at comprehensive assessment kapag kailangan ang baseline o komplikadong multidomain na pag-unawa.
- I-prioritize ang mga problema ayon sa safety risk at progression potential.
- Sa pagbuo ng diagnosis, isama ang barrier domains (interpersonal, system, cultural, socioeconomic, environmental) at strengths domains (support systems, health literacy, at self-care engagement).
- Beripikahin ang diagnosis framing kasama ang pasyente at interprofessional team bago i-finalize ang plan-critical priorities.
- Idokumento ang assessment findings sa malinaw, maikli, at tumpak na format dahil ang documentation ay parehong legal record at care-coordination tool.
- Bumuo muna ng malawak na goal, pagkatapos ay mga tiyak na expected outcomes na naglalarawan ng measurable client actions.
- Itugma ang short-term at long-term goal horizons sa care setting at acuity (halimbawa shift-level sa critical care kumpara sa buwanang horizons sa outpatient care).
- Tiyaking measurable at time-bounded ang expected outcomes.
- Bumuo ng expected outcomes sa malinaw na SMART format: specific, measurable, attainable/action-oriented, realistic/relevant, at time-limited.
- Simulan ang outcome statements sa
The client will..., panatilihin ang isang aksiyon bawat pahayag, at ihanay ang wording sa defining characteristics ng nursing diagnosis. - Kumpirmahin na realistiko ang outcome target para sa kasalukuyang konteksto at handang makilahok ang kliyente sa pag-abot nito.
- Piliin ang objective indicators at measurable verbs; iwasan ang malalabong terminong gaya ng
normaloadequatenang walang numeric o observable target. - Palitan ang mga hindi tiyak na parirala (halimbawa,
once in a while) ng malinaw na measurable targets (halimbawa,once per week) bago i-finalize ang outcomes. - Panatilihin ang planning documentation sa standardized care-plan terminology upang mapanatili ang continuity sa mga shift at disiplina.
- I-track kung feasible ang interventions para sa pasyente at support network.
- Muling magsuri agad kapag partially met o unmet ang outcomes.
- Sa evaluation, iklasipika ang bawat expected outcome bilang met, partially met, o unmet ayon sa target timeframe nito.
- Gumamit ng criterion-based evaluation (quality/safety/effectiveness/efficiency/timeliness/equity) kapag hinuhusgahan ang outcomes at nirerebisa ang strategies.
- Ikumpara ang actual outcomes sa expected outcomes laban sa safety at quality standards, pagkatapos ay baguhin ang outcome targets kapag nagbago ang kondisyon/status.
- I-trigger ang reassessment habang nakikipag-ugnayan sa pasyente, sa interprofessional care-plan discussion, at sa review ng updated labs/diagnostics.
- Isaalang-alang ang technology-enabled assessment changes (halimbawa telehealth at AI-assisted workflows) habang pinapanatili ang RN judgment at data validation.
- Kilalanin at bawasan ang personal attitudes, values, at bias na maaaring magbaluktot sa interpretasyon ng assessment.
- Panatilihing malinaw ang RN responsibility sa data analysis, diagnosis, at outcome identification; sinusuportahan ng LPN/VN ang data collection sa loob ng saklaw ngunit hindi nagsasagawa ng diagnostic analysis.
- Panatilihing malinaw ang RN responsibility para sa initial physical exam at interpretasyon; maaaring i-delegate ang follow-up exam elements (kabilang ang piling vitals/weight collection) ayon sa policy na may RN supervision at documentation oversight.
- Gumamit ng ABCs/Maslow at time-sensitive consequence logic sa implementation prioritization, na mas pinipili ang least invasive effective options kapag clinically appropriate.
Mga Interbensyon sa Pag-aalaga
- Bumuo ng care plans na may malinaw na ugnayan sa pagitan ng diagnosis, intervention, at expected outcomes.
- Panatilihin ang RN accountability sa paglikha at pagrebisa ng nursing care plan.
- Panatilihing individualized sa pasyente ang mga plano kahit gumagamit ng standardized templates para sa workflow efficiency.
- Bumuo ng compassionate at angkop na intervention choices na nagpapababa ng hindi gustong treatment burden at hindi kinakailangang pagdurusa habang pinananatili ang kaligtasan.
- Buuin ang diagnosis-to-plan transitions sa pamamagitan ng paghihiwalay ng potential concerns mula sa confirmed current concerns bago pumili ng interventions.
- Sa stress-adaptation plans, malinaw na ihiwalay ang constructive actions (resource-access at coping-supportive) mula sa destructive actions (secondary distress-generating) bago ang implementation.
- Isali ang mga pasyente at tagapag-alaga sa goal-setting upang ang outcomes ay tumugma sa client values, culture, at desired priorities.
- Tukuyin ang barriers sa realistic outcome attainment (halimbawa pain, mobility limits, health-literacy gaps, o resource constraints) at irebisa nang maaga ang targets.
- Gumamit ng focused anxiety-reduction strategies (calm approach, procedural explanation, cue control, at coping-skill coaching) kapag naaapektuhan ng stress ang pakikilahok.
- Para sa coping-enhancement implementation, magtatag ng kalmado/tanggap na low-stimulus environment at i-prioritize ang agarang safety modification kasama ang provider notification kapag natukoy ang self-harm intent.
- I-escalate ang collaborative needs kapag hindi sapat ang independent nursing scope.
- Repasuhin ang nakababahalang laboratory/diagnostic findings kasama ang provider at beripikahin ang pagiging angkop ng prescription bago ang implementation kapag nagbago ang status.
- I-modify ang interventions kapag ipinakita ng evaluation ang limitadong pagiging epektibo.
- Kung partially met o unmet ang outcomes, muling suriin ang diagnosis accuracy, outcome realism/timeframes, barriers, at intervention fit bago irebisa ang plano.
- Ipagpatuloy ang iterative cycles hanggang makamit o marebisa ang goals.
- I-delegate ang piling implementation tasks sa LPN/VN o trained UAP lamang kapag natutugunan ang scope/policy criteria at available ang RN supervision.
- Kapag nagde-delegate, kumpirmahin ang five-right conditions at Nurse Practice Act/regulatory-policy alignment bago i-transfer ang task.
- Ikoordina ang implementation sa pamamagitan ng kolaborasyon at komunikasyon sa iba-ibang care settings, kabilang ang transition points.
- Isama ang care coordination at health teaching/health-promotion actions sa implementation planning.
- Simulan nang maaga ang discharge-planning elements at i-update ang mga ito sa ongoing planning upang maresolba ang transition needs bago ang discharge.
- Mag-ambag sa tuloy-tuloy na pagpapabuti ng planning systems sa antas ng unit/organization kapag natukoy ang paulit-ulit na plan-design barriers.
- Kung ipinakita ng reassessment na hindi ligtas ang planadong intervention, ipagpaliban ang aksiyon, idokumento ang rationale, abisuhan ang provider, at ipahayag ang pagbabago sa handoff.
- Idokumento sa medical record ang naisagawang interventions at anumang modification/omission ng planadong aksiyon kasama ang rationale.
- Idokumento sa medical record ang evaluation conclusions at mga nagresultang care-plan revisions.
- I-report at ibahagi sa pasyente at kasangkot na stakeholders ang evaluation data/conclusions sa napapanahon at malinaw na paraan.
- Panatilihing napapanahon ang care-plan documentation upang matugunan ang organizational at regulatory expectations para sa coordinated at individualized care.
Panganib ng Loop Failure
Ang paglaktaw sa evaluation o hindi pagrebisa ng hindi epektibong plano ay nagpapataas ng panganib ng matagal na instability.
Parmakolohiya
Dapat suriin ang medication-related interventions gamit ang parehong loop: indication, response, adverse effects, adherence barriers, at plan adjustment.
Paglalapat ng Klinikal na Paghuhusga
Klinikal na Sitwasyon
Isang pasyenteng may maraming diagnosis ang nagpakita ng bahagyang pagbuti pagkatapos ng paunang pagpapatupad ng care plan.
- Recognize Cues: May ilang outcomes na bumubuti, ngunit may iba na hindi umuusad.
- Analyze Cues: Bahagyang epektibo lamang ang kasalukuyang plano.
- Prioritize Hypotheses: Maaaring kailangan ng revised interventions para sa unmet outcomes.
- Generate Solutions: I-update ang priorities at intervention set.
- Take Action: Ipatupad ang nirebisang plano na may mas malinaw na metrics.
- Evaluate Outcomes: Tukuyin kung ang nirebisang strategy ay nagdudulot ng buong pag-usad.
Mga Kaugnay na Konsepto
- mga kategorya ng nursing diagnosis - Ang pagpili ng diagnosis category ay gumagabay sa planning strategy.
- nursing diagnosis kumpara sa medical diagnosis - Nililinaw ang pokus ng diagnosis na ginagamit sa competency steps.
- pagsusuri ng outcomes sa fluid, electrolyte, at acid-base care - Praktikal na halimbawa ng evaluation-revision cycle.
Sariling Pagsusuri
- Bakit dapat tukuyin ang expected outcomes bago pumili ng interventions?
- Ano ang dapat mangyari kapag bahagyang epektibo lamang ang isang plano?
- Paano binabago ng paglahok ng support network ang implementation at evaluation?