Sistematikong Interpretasyon ng ECG at Dysrhythmia Triage
Mahahalagang Punto
- Ang mapagkakatiwalaang ECG interpretation ay nagsisimula sa nakapirming sequence: rate, rhythm regularity, at waveform-interval assessment.
- Isang praktikal na rate method ang pagbibilang ng R waves sa 6-second strip (30 large boxes) at pag-multiply nito sa 10.
- Kabilang sa normal interval references ang PR 0.12-0.20 s, QRS 0.06-0.12 s, at QT na humigit-kumulang 0.36-0.44 s.
- Ang normal sinus rhythm ay karaniwang 60-100/min na may regular R-R intervals at maayos na P→QRS→T sequence.
- Tumataas ang long-QT concern kapag lumampas ang QT sa humigit-kumulang 0.47 s sa males o 0.48 s sa females.
- Ang mga bagong abnormal rhythms ay nangangailangan ng agarang bedside assessment para sa mga palatandaan ng decreased cardiac output.
- Ang ventricular tachycardia, ventricular fibrillation, at third-degree AV block ay mga emergency rhythm.
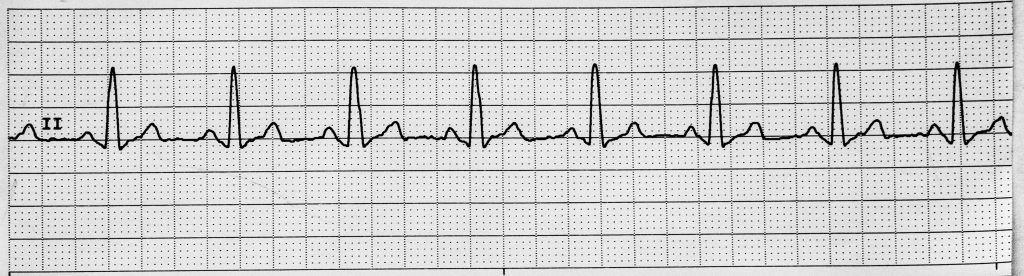 Illustration reference: OpenRN Health Alterations Ch.5.3.
Illustration reference: OpenRN Health Alterations Ch.5.3.
Patopisyolohiya
Ang cardiac rhythm interpretation ay sumasalamin sa conduction sa intrinsic pacing system. Ang sinoatrial-node ang primary pacemaker (60-100 beats/min), ang atrioventricular-node ay maaaring mag-pace sa 40-60 beats/min kung kinakailangan, at ang distal backup pacing ay maaaring bumaba sa 20-40 beats/min. Ang rhythm disruption sa anumang level ay maaaring makasira sa koordinadong ventricular contraction at magpababa ng epektibong forward flow.
Ang normal conduction ay nagmumula sa SA node sa internodal pathways patungo sa AV node, pagkatapos ay sa bundle of His, right at left bundle branches, at Purkinje fibers. Kabilang sa sinus-rhythm framing ang SA-node impulse origin, rate na karaniwang 60-100/min, at SA-to-AV conduction arrival sa humigit-kumulang <=0.12 seconds nang walang labis na delay.
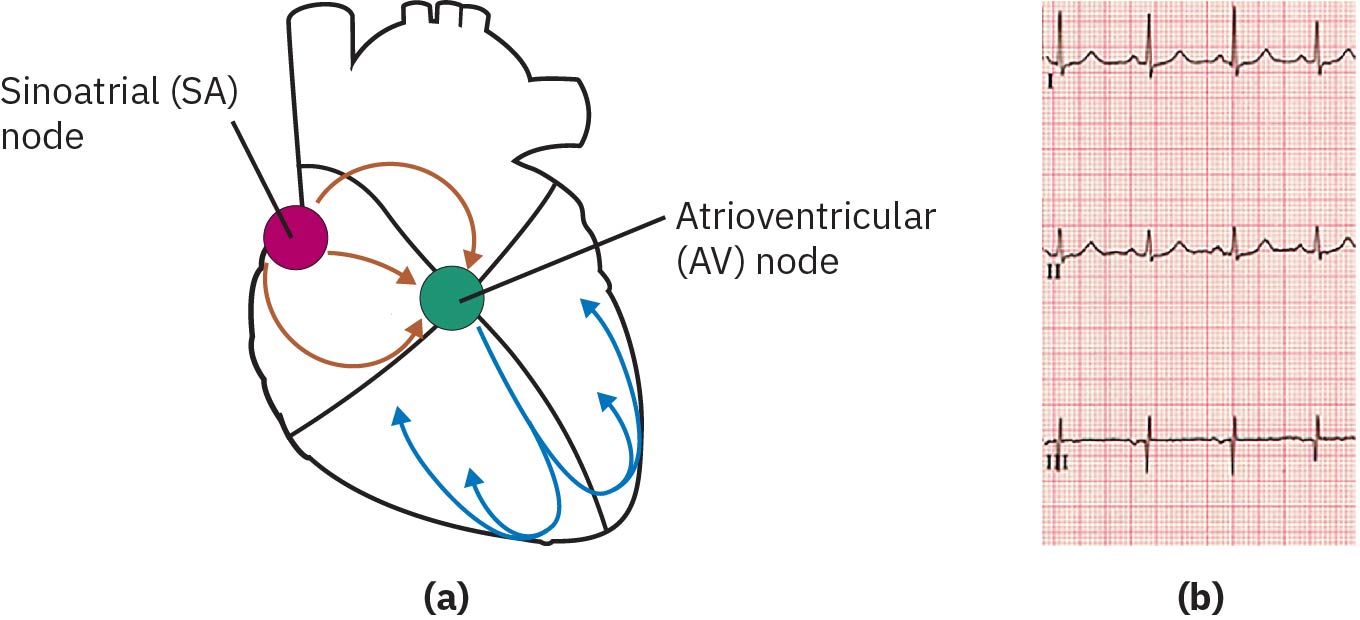 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Kung pumalya ang SA-node firing, maaaring magbigay ang junctional AV-node pacing ng mas mabagal na backup rhythm (madalas 40-60/min). Maaari nitong pansamantalang mapanatili ang blood pressure ngunit maaari pa ring magdulot ng low-output symptoms dahil sa nabawasang rate at filling dynamics.
Ang waveform timing ay kumakatawan sa depolarization at repolarization events. Sa ECG paper, ang isang small box ay katumbas ng 0.04 seconds at ang isang large box ay katumbas ng 0.2 seconds. Kabilang sa mahahalagang sukat ang PR interval (0.12-0.20 seconds), QRS duration (0.06-0.12 seconds), at QT interval (humigit-kumulang 0.36-0.44 seconds), kung saan nagbabago ang QT behavior ayon sa rate at madalas na tine-trend bilang corrected QT. Sinusuportahan ng cardiac-cycle mapping ang bedside interpretation: ang P wave ay tumutugma sa atrial depolarization, ang QRS sa ventricular depolarization at systolic onset, at ang T wave sa ventricular repolarization/relaxation.
Maaaring magmula ang ectopic beats sa foci sa labas ng SA node at maaaring magpakita bilang premature atrial, junctional, o ventricular contractions. Kabilang sa karaniwang contributors ang ischemia, medication effects (kabilang ang agents gaya ng digitalis), electrolyte o acid-base disturbances, hypoxia, autonomic stimulation shifts, stimulant exposure (halimbawa cocaine, methamphetamine, o labis na caffeine), structural/infectious cardiac injury, at blunt chest trauma patterns. Ang hypokalemia ay high-yield electrolyte trigger para sa dysrhythmia dahil potassium dependent ang repolarization stability.
Classification
- Sinus rhythms: Impulse origin sa SA node; maaaring normal, bradycardic, o tachycardic.
- Atrial rhythms: Ang electrical activity ay nagmumula sa itaas ng ventricles ngunit labas sa normal sinus pattern.
- Ventricular rhythms: Impulse origin sa ventricles, kadalasang hemodynamically unstable.
- Conduction blocks: Delay o interruption sa conduction pathways, kabilang ang AV block patterns.
- Regularity patterns: Regular, irregularly irregular, regularly irregular, at occasionally irregular R-R spacing patterns.
Mga Karaniwang Pattern Cluster
- Sinus tachycardia: Rate >100/min sa adults, karaniwan ay may regular PR at QRS intervals; kabilang sa common triggers ang stress/exertion, dehydration, stimulants (kabilang ang caffeine at cocaine), hypovolemia, anemia, at fever/infection.
- Sinus bradycardia: Rate <60/min sa adults; maaaring physiologic (halimbawa conditioned athletes) o symptomatic na may low-output features.
- Atrial fibrillation: Irregularly irregular rhythm na walang distinct P waves, indeterminate PR interval, at karaniwang narrow QRS (<0.12 s); unahin ang low-output assessment at stroke-risk awareness. Ang rate-controlled AF ay karaniwang 60-100/min, habang ang sustained rates >100/min ay nagpapahiwatig ng rapid-ventricular-response physiology.
- Atrial flutter: Sawtooth atrial activity (madalas humigit-kumulang 240-300/min) na may non-1:1 ventricular response; kadalasang hindi nasusukat ang PR interval.
- AF/flutter nutritional-risk context: Ang labis na caffeine o alcohol intake at chronic cardiometabolic burden (halimbawa high cholesterol at hypertension) ay maaaring kasabay ng AF/flutter triggers at paglala ng sintomas.
- PVC spectrum: Wide premature ventricular beats sa sinus background; kilalanin ang bigeminy, trigeminy, couplets, R-on-T risk patterns, at ventricular-tachycardia run patterns (karaniwang >3 magkakasunod na PVCs).
- Pause-pattern distinction: Ang PVCs ay madalas sinusundan ng compensatory pause, habang ang PAC-related pauses ay karaniwang noncompensatory/mas maikli.
- SVT: Narrow-complex rapid rhythm (madalas >160/min) na mahirap tukuyin ang P waves.
- SVT trigger context: Ang labis na caffeine/alcohol exposure at mas malawak na cardiovascular disease burden ay maaaring magpasimula ng recurrent episodes.
- Ventricular tachycardia: Karaniwang wide-complex rhythm na humigit-kumulang 150-200/min na walang malinaw na P waves/PR interval at may mataas na panganib para sa hemodynamic collapse.
- Torsades de pointes: Polymorphic VT na may twisting morphology, madalas na kaugnay ng prolonged QT.
- Long-QT syndrome context: Ang nutritional-electrolyte deficits (lalo na mababang potassium, magnesium, o calcium) ay maaaring magpahaba ng QT at magtaas ng torsades risk.
- Ventricular fibrillation: Chaotic baseline na madalas >200/min na walang discernible P/PR/QRS complexes at walang organisadong cardiac output.
- Common VT/VF trigger set: Acute myocardial infarction, heart-failure decompensation, electrolyte disturbance, illicit substance exposure, shock states, at medication-related proarrhythmia.
- Asystole/PEA context: Ang asystole ay electrical silence; ang PEA ay nagpapakita ng electrical activity nang walang palpable pulse.
- AV blocks: First-degree (PR >0.20 seconds), second-degree type I (progressive PR prolongation then dropped QRS), second-degree type II (fixed PR with dropped QRS and higher progression risk), third-degree (complete AV dissociation, madalas na may slow ventricular escape na humigit-kumulang 20-40/min, wide QRS, at low-perfusion symptoms tulad ng dizziness, syncope, o hypotension).
- Bundle branch block context: Intraventricular conduction delay na may widened QRS (>0.12 seconds).
- Paced rhythms: Pacer spikes bago ang paced chamber depolarization (atrial spike bago ang P, ventricular spike bago ang wide QRS, dual spikes sa AV pacing).
- ST-segment abnormality: Ang elevation o depression ay maaaring magpahiwatig ng acute ischemic/infarction patterns at nangangailangan ng agarang escalation.
- ACS subtype cueing: Ang unstable angina ay maaaring magpakita ng ischemic ST/T changes nang walang biomarker rise; ang NSTEMI ay kadalasang may troponin rise nang walang persistent ST elevation; ang STEMI ay nagpapakita ng ST elevation sa contiguous leads na may urgent reperfusion priority.
- Morphology warning clues: Marked P-wave amplitude change (atrial enlargement o potassium disturbance), absent P waves/irregular baseline (atrial fibrillation pattern), pathologic/enlarged Q-wave changes (possible infarction o ventricular enlargement), flattened T waves (possible impaired myocardial oxygen delivery), at ST elevation/depression shifts (acute injury o ischemia/hypoxia context).
- U-wave prominence cue: Ang bago o prominent U waves ay karaniwang nagpapahiwatig ng hypokalemia at maaaring kasabay ng tachycardia o ibang conduction instability.
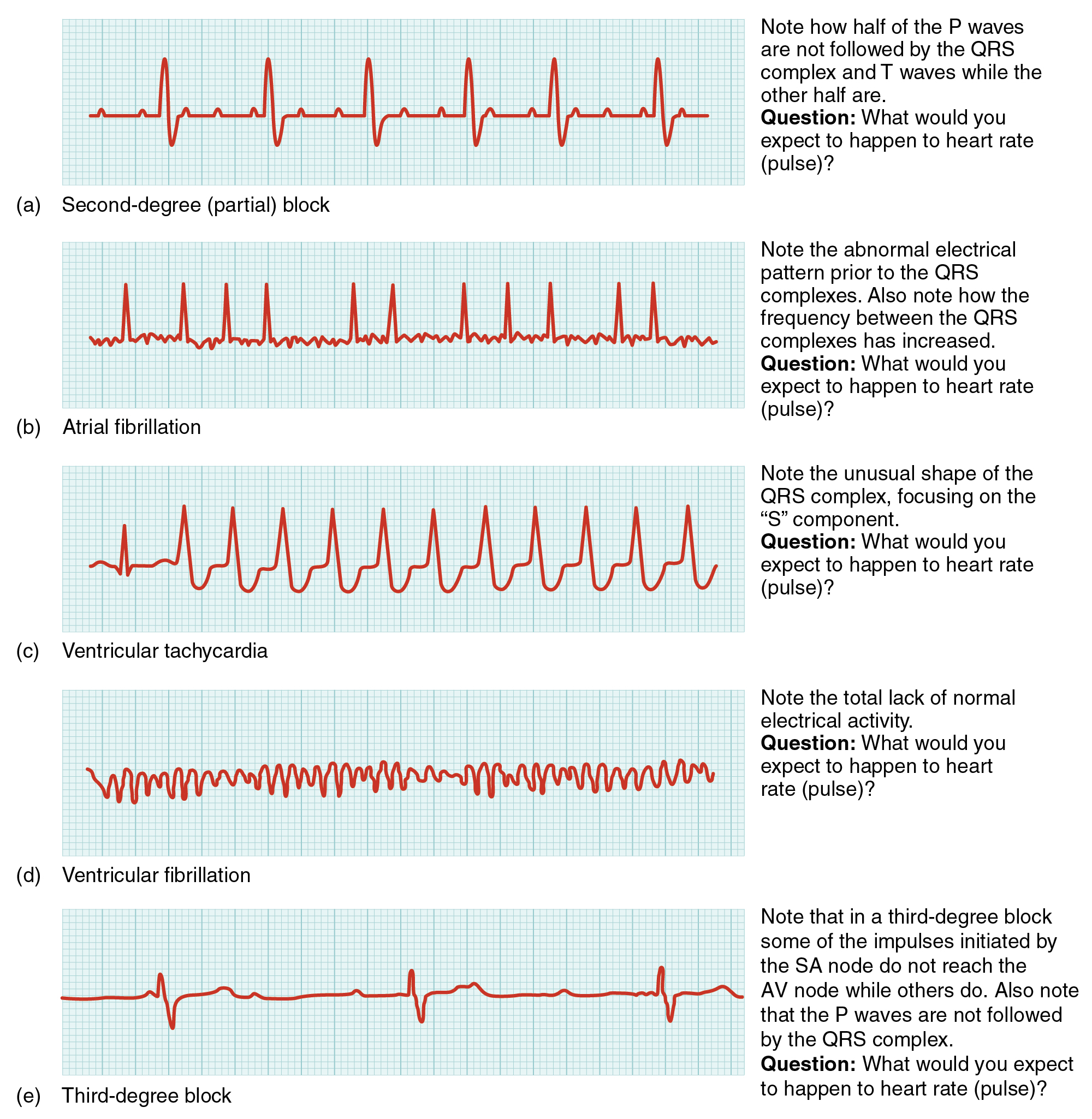 Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
Pagtatasa sa Nursing
Pokus sa NCLEX
Ang prayoridad ay hindi lang pagtukoy sa strip pattern kundi pagdedesisyon kung unstable na ngayon ang perfusion.
- Kalkulahin ang atrial at ventricular rates gamit ang consistent method, pagkatapos ay ihambing para sa concordance.
- Ituring ang machine-calculated rate bilang preliminary kapag mahina ang tracing quality o mataas ang rhythm complexity at manu-manong i-verify gamit ang strip-based counting.
- Gumamit ng rhythm-favorable leads (karaniwang I, II, aVF, at V1) kapag available upang mapabuti ang rhythm-origin interpretation.
- Tayahin ang rhythm regularity gamit ang P-P at R-R interval patterns at siyasatin ang relasyon ng P wave sa QRS.
- Kumpirmahin ang inaasahang P-to-QRS association (karaniwang 1:1 sa sinus rhythm) kapag sinusuri ang rhythm origin at conduction continuity.
- Gumamit ng calipers o consistent box-count methods upang beripikahin kung regular na nagma-march out ang P-P at R-R intervals.
- Sukatin ang PR, QRS, at QT/QTc trends para sa conduction delay, widening, o repolarization risk.
- Suriin ang potassium (at kaugnay na electrolytes tulad ng magnesium) sa bagong dysrhythmia patterns, at i-escalate agad ang hypokalemia.
- Ihambing ang T-wave direction sa dominant QRS direction; ang malinaw na discordance ay maaaring magpahiwatig ng repolarization abnormality na nangangailangan ng context-based escalation.
- Kilalanin ang interval clues: ang PR >0.20 seconds ay nagpapahiwatig ng AV delay/block; maaaring mangyari ang short PR sa accelerated AV conduction (halimbawa pre-excitation patterns).
- Ituring ang wide QRS bilang high-risk hangga’t hindi naipapaliwanag (halimbawa ventricular origin, bundle-branch conduction delay, o severe electrolyte effect tulad ng hyperkalemia).
- I-ugnay ang strip findings sa bedside status: blood pressure, pulses, capillary refill, chest pain, dyspnea, dizziness, confusion, o syncope.
- Sa frequent ectopy patterns, tasahin ang symptom burden trend (palpitations/flutter sensation, dizziness, chest pain, dyspnea) dahil maaaring asymptomatic ang occasional ectopy ngunit maaaring magpababa ng tolerance ang recurrent ectopy.
- Sa AF/flutter presentations, huwag umasa sa sintomas lamang para paghiwalayin ang rhythm subtype; i-trend ang telemetry at vital signs nang tuloy-tuloy at muling tasahin ang pangangailangan sa oxygenation support habang tumataas ang rate.
Mga Interbensyon sa Nursing
- Gumamit ng standardized interpretation workflow para sa bawat bagong strip upang mabawasan ang misclassification at delay.
- Para sa symptomatic sinus bradycardia, i-hold ang rate-lowering cardiac medications kapag mas mababa ang pulse sa ordered threshold (karaniwang malapit sa 60/min), panatilihin ang pasyente sa ligtas na low-activity position, at agad mag-escalate.
- Para sa sinus tachycardia na walang agarang instability, suportahan ang rest, fluids, at paggamot sa underlying trigger habang nagpapatuloy ang hemodynamic reassessment.
- Sa symptomatic ectopy na walang collapse physiology, bawasan ang adrenergic load (kalmadong kapaligiran, coached deep breathing), pagkatapos ay muling tasahin ang rhythm at symptoms.
- Beripikahin ang monitor artifact kumpara sa true dysrhythmia sa pamamagitan ng muling pagtatasa sa client at lead quality bago ang escalation (halimbawa poor electrode contact o client motion ay maaaring magmukhang ventricular ectopy).
- Isama ang ST/J-point review sa unstable presentations; ang ST shift na humigit-kumulang 1 mm o higit pa ay maaaring clinically significant sa tamang context at lead pattern.
- Ituring ang unstable VT/VF/complete heart block patterns bilang agarang emergency rhythms; gamitin ang pulse status upang paghiwalayin ang synchronized cardioversion pathways mula sa defibrillation/CPR pathways.
- Para sa complete heart block na may sintomas, panatilihin ang continuous telemetry, suportahan ang oxygenation, panatilihin ang pasyente sa bed rest, i-trend ang potassium/magnesium, at i-hold ang AV-node-slowing agents (halimbawa beta-blockers o ibang antiarrhythmic pathways) habang naghihintay ng agarang provider direction.
- Sa symptomatic second-degree AV block (lalo na Mobitz II), i-trend ang blood pressure at symptoms (halimbawa dizziness, chest pain, lumalalang hypotension), magbigay ng atropine ayon sa protocol, at maghanda para sa transcutaneous pacing bilang pansamantalang bridge na may maagang provider escalation.
- Kapag inaasahan ang pacing dependence, maghanda para sa permanent pacemaker planning at palakasin ang teaching: magdala ng device identification para sa security screening, malinaw na iulat ang pacemaker status bago ang MRI, at sundin ang device-safety precautions sa direktang household electromagnetic exposure.
- Mag-escalate nang agaran para sa collapse-risk rhythms, lalo na ventricular tachycardia, ventricular fibrillation, at complete AV block.
- Itugma ang device at mode sa setting at rhythm goal: ang AED pathways ay idinisenyo para sa bystander automated analysis/defibrillation, habang ang manual defibrillators ay sumusuporta sa monitored rhythm viewing, synchronized cardioversion, at external pacing kapag indicated.
- Sa in-hospital arrest response, suportahan ang role clarity at closed-loop communication, at asahan ang compressor rotation kada humigit-kumulang
1-2minutes upang mapanatili ang CPR quality. - Sundin ang unit protocols para sa rapid response, defibrillation/cardioversion pathways, at continuous reassessment pagkatapos ng interventions.
- Sa bagong ectopy clusters, suriin at itama ang trigger labs kabilang ang potassium, calcium, at magnesium, at palakasin ang caffeine/alcohol trigger reduction.
- Huwag ipagpalagay na kinukumpirma ng ECG ang epektibong pumping; isama ang pulse at perfusion assessment at ituring ang pulseless electrical activity bilang no-output emergency.
- Kung nananatili ang ischemic concern sa kabila ng nondiagnostic ECG, ipagpatuloy ang escalation para sa karagdagang testing (halimbawa echocardiography o ibang imaging/biomarker pathways) dahil hindi lahat ng infarction patterns ay nahuhuli sa initial tracing.
- Gumamit ng konkretong outcome targets pagkatapos ng stabilization: improved BP/heart-rate perfusion profile, oxygen saturation na karaniwang higit sa 92%, improved activity tolerance, at teach-back sa rhythm-management self-care (halimbawa smoking cessation, diet/weight modification, at medication adherence).
Perfusion-First na Tugon
Ang abnormal ECG na walang sintomas ay nangangailangan pa rin ng agarang pagsusuri, ngunit ang anumang palatandaan ng decreased cardiac output ay nangangailangan ng agarang emergency escalation.
Paglalapat ng Clinical Judgment
Klinikal na Sitwasyon
Ang isang telemetry client ay nagkaroon ng rapid wide-complex rhythm. Nag-alarm ang monitor, bumaba ang blood pressure, at nag-ulat ang client ng matinding pagkahilo.
- Recognize Cues: Ang wide-complex tachycardia, hypotension, at acute symptoms ay nagpapahiwatig ng unstable rhythm physiology.
- Analyze Cues: Ang electrical instability ay nagdudulot ng nabawasang ventricular filling at mahinang cardiac output.
- Prioritize Hypotheses: Ang pinakamataas na prayoridad ay unstable ventricular dysrhythmia na may nalalapit na arrest risk.
- Generate Solutions: I-activate ang emergency response, maghanda ng rhythm-directed therapy, at suportahan ang oxygenation/perfusion.
- Take Action: Ipatupad ang protocol-based emergency management habang tuloy-tuloy na muling tinatasa ang hemodynamics.
- Evaluate Outcomes: Nagsi-stabilize ang rhythm, bumubuti ang perfusion, at nawawala o nababawasan ang mga sintomas.
Mga Kaugnay na Konsepto
- mga batayan ng ECG waveform at 12-lead application - Ang tumpak na lead setup at waveform fundamentals ay nagpapababa ng misclassification.
- heart failure - Klinikal na syndrome na tumutukoy sa agarang antas ng rhythm urgency sa bedside.
- cardiovascular system - Conduction pathways at cardiac-cycle physiology na nagsisilbing pundasyon ng ECG interpretation.
- pagtatasa sa nursing ng cardiovascular at peripheral vascular - Perfusion-first bedside cues na tumutukoy sa rhythm urgency.
Sariling Pagsusuri
- Aling ECG intervals ang prayoridad na sukat sa sistematikong rhythm interpretation sequence?
- Bakit pinapahusay ng pagsasama ng strip analysis at perfusion assessment ang triage safety?
- Aling mga rhythm findings ang dapat mag-trigger ng agarang emergency escalation kahit bago pa ang kumpletong diagnostic workup?