Enteral Nutrition Support
Mga Pangunahing Punto
- Mas pinipili ang enteral nutrition kapag functional ang GI tract ngunit hindi ligtas o hindi sapat ang oral intake.
- Sa palliative trajectories, maaaring isaalang-alang ang enteral support kapag may gana pa ngunit may kapansanan sa paglunok.
- Kabilang sa karaniwang routes ang NG/OG (madalas short term, karaniwang mas mababa sa humigit-kumulang 4 na linggo) at PEG/PEJ (mas long term).
- Nangangailangan ang ligtas na pangangalaga ng route verification, aspiration-prevention measures, at tuloy-tuloy na tolerance monitoring.
- Ang pinakaseryosong feeding complication ay respiratory aspiration ng gastric contents, na maaaring umusad tungo sa life-threatening aspiration pneumonia.
- Nangangailangan ang hydration safety ng maaasahang free-water administration kapag inutos; ang missed doses ay maaaring magdulot ng dehydration at hypernatremia.
- Sa enteral medication passes, magbigay ng isang medication bawat beses, mag-flush bago/sa pagitan/pagkatapos ng doses, at i-document ang flush totals sa I&O.
- Bago magsimula, beripikahin ang kumpletong EN order components (formula, route, method, rate, at free-water flush plan) at i-reconcile ang concerns bago simulan ang feeding.
- Sa high-demand hypermetabolic states (halimbawa severe burns), sinusuportahan ng maagang enteral initiation (madalas sa loob ng 24 oras kung feasible) ang protein-calorie replacement.
Pathophysiology
Nagbibigay ang enteral feeding ng nutrients sa pamamagitan ng digestive tract, pinananatili ang gut integrity at physiologic nutrient handling. Ipinapahiwatig ito kapag may kapansanan ang paglunok o oral intake ngunit sapat pa rin ang digestion/absorption.
Classification
- Short-term access: NG o OG tube routes.
- Long-term access: PEG o PEJ routes.
- Additional route variation: Gumagamit din ang ilang organisasyon ng nasoduodenal (ND) routes sa piling long-term o gastric-intolerance contexts ayon sa lokal na policy.
- Delivery pattern: Continuous, intermittent, o bolus administration ayon sa care plan.
- Route-selection context: Karaniwang para sa intubated/sedated clients ang OG tubes; sa conscious clients ay karaniwang kailangan ang alternative access dahil mas mataas ang gag/vomiting risk.
- Common indication patterns: Coma o mechanical ventilation, high-demand catabolic illness (halimbawa burns o critical illness), progressive neurocognitive/neuromuscular kapansanan sa paglunok (halimbawa dementia o advanced Parkinson disease), severe anorexia habang nasa HIV/chemotherapy/sepsis care, at upper-GI obstruction/stricture/tumor.
- Post-stroke swallowing-risk pattern: Karaniwan ang dysphagia pagkatapos ng acute stroke; kung hindi ligtas ang oral intake, nakatutulong ang maagang enteral planning (madalas sa loob ng humigit-kumulang 48-72 oras ayon sa team assessment) upang malimitahan ang nutrition deficits sa panahon ng pinabilis na metabolic demand.
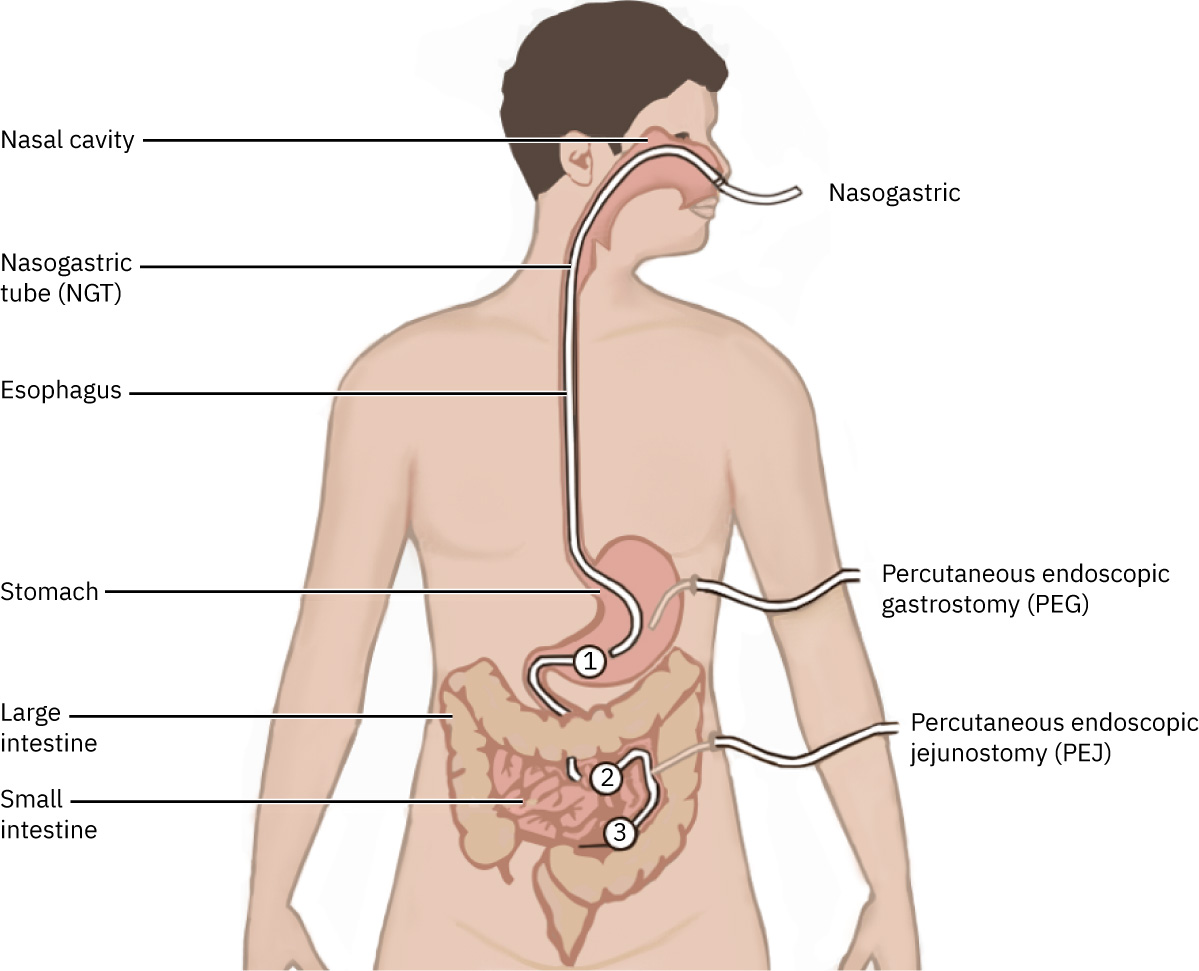 Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
Nursing Assessment
- Suriin ang feeding indication, GI function, aspiration risk, at kasalukuyang nutrition status.
- Suriin ang tube position verification status at access-site integrity.
- Suriin ang leakage, insertion-site erythema/drainage, at skin-breakdown risk sa paligid ng enteral access points.
- Suriin ang tolerance cues: abdominal distension, nausea/vomiting, cramping, diarrhea/constipation, at hydration pattern.
- Suriin ang patient-reported psychosocial response sa tube feeding, insertion-site discomfort, at cough/respiratory symptoms pagkatapos ng feedings bilang posibleng intolerance o aspiration-warning cues.
Nursing Interventions
- Beripikahin ang route at formula orders bago ang bawat administration at muling suriin ang position bago gamitin sa feed/med ayon sa policy.
- I-coordinate ang interdisciplinary planning kasama ang provider, dietitian, pharmacist, at bedside nursing team para sa formula choice, hydration plan, at administration method/rate.
- Sa acute stroke pathways na may persistent dysphagia, iwasan ang matagal na nutrition interruption; mag-escalate nang maaga para sa alternate-route feeding kapag kumpleto na ang airway-swallow safety assessment.
- Para sa severe catabolic states (halimbawa major burn o malawak na wound healing), unahin ang napapanahong enteral-start workflows upang maagap na matugunan ang protein-calorie goals kapag hindi sapat ang oral intake.
- Beripikahin ang pagiging kumpleto ng EN prescription bago simulan o sa major changes (formula type, route, administration method, infusion rate, at free-water flush amount/frequency).
- Para sa NG/OG tubes, i-document ang external length pagkatapos ng placement at i-trend ang migration bawat shift at sa bawat paggamit.
- Mas piliin ang evidence-based placement checks (visible external length laban sa X-ray-verified baseline, muling sinusuri sa nakaiskedyul na intervals at bago ang feed/med administration) kaysa sa hindi maaasahang bedside methods gaya ng auscultatory air-instillation tests.
- Gamitin lamang ang aspirate pH checks bilang adjunct kapag pinahihintulutan ng policy; kung hindi pa rin tiyak ang placement, i-hold ang paggamit at kumuha ng definitive verification.
- Sundin ang tube-placement confirmation at flush protocols ayon sa policy, kabilang ang flushes bago/pagkatapos ng intermittent feedings at medication administration.
- Palakasin ang routine tube flushing bawat shift at kung kailangan upang mabawasan ang occlusion risk.
- Para sa enteral medication administration, ihanda ang bawat gamot nang hiwalay, i-dilute ayon sa policy/order, at iwasang paghaluin ang maraming gamot sa iisang cup/syringe.
- Kung tumatakbo ang continuous/intermittent feeding, i-pause ang feedings batay sa medication requirements (halimbawa incompatibility with feeding, empty-stomach requirement, o placement-check workflow) at ipagpatuloy ayon sa order/policy.
- Kung hindi natitiis ang gastric feeding (halimbawa delayed gastric emptying patterns), asahan ang provider/dietitian reassessment para sa post-pyloric o jejunal enteral-delivery strategies.
- I-administer ang inutos na free-water volumes nang kasing maaasahan ng medication at i-document ang bawat dose ayon sa policy.
- Itaas ang head of bed sa hindi bababa sa 30 degrees habang nasa enteral therapy (at pagkatapos ng feeds ayon sa order) upang mabawasan ang aspiration risk.
- Panatilihin ang head of bed na humigit-kumulang 30-45 degrees ayon sa tolerance habang feeding at pagkatapos ng administration ayon sa plano.
- Sa enteral medication passes, panatilihin ang head of bed nang hindi bababa sa 30-45 degrees at ipagpatuloy ang pagtaas nang humigit-kumulang 60 minuto pagkatapos ng administration maliban kung may ibang itinakda ang continuous feeding plan.
- I-monitor ang intake/output, electrolyte at glucose trends, weight trend, at complications; agad mag-escalate kapag abnormal.
- Suriin nang magkasama ang gastric residual at feeding-intolerance context; iwasan ang hindi kailangang feeding interruption para sa mababang residual volumes kapag walang ibang intolerance signs at pinapayagan ng policy.
- Para sa GRV workflows, iwasan ang routine feeding interruption para sa residual volumes na mas mababa sa humigit-kumulang 500 mL kapag walang ibang intolerance signs at pinapayagan ng policy.
- Kung ginagawa ang residual assessment ayon sa policy at kumpirmado ang tube placement, sundin ang policy-directed handling ng aspirate (maraming workflows ang ibinabalik ang residual sa gastric tube maliban kung kontraindikado).
- Kung may bolus cramping, isaalang-alang ang room-temperature formula at muling suriin ang tolerance pattern.
- Sundin nang mahigpit ang flush protocols (halimbawa bago/pagkatapos ng feedings at medication administration, kasama ang scheduled patency flushes) at i-monitor ang tubing para sa migration/obstruction bawat shift at bawat paggamit.
- Kung may tube clogging, gumamit ng warm-water flushing na may 60-mL syringe bilang first-line declogging; iwasan ang acidic flushes (halimbawa cranberry juice o carbonated beverages) na maaaring magpalala ng occlusion.
- Gumamit ng enteral-specific connection safety practices (halimbawa EnFit-compatible pathways), iwasan ang ad-hoc IV/feed adapters, at i-trace ang lines sa pinagmulan tuwing reconnection/handoff upang mabawasan ang misconnection harm.
- Isagawa ang line reconnections sa ilalim ng sapat na ilaw, beripikahing secure ang lahat ng connections, at i-label ang tubing sa proximal/distal ends ayon sa policy upang mabawasan ang misconnection errors.
- Para sa medication passes, mag-flush sa simula, sa pagitan ng medications, at sa dulo (karaniwang adult practice ay gumagamit ng hindi bababa sa 15 mL na tubig bawat flush maliban kung may fluid restriction/policy na iba ang itinatakda).
- Kung aktibo ang tube suction para sa decompression, i-disconnect ang suction habang nagbibigay ng gamot at karaniwang i-hold/i-clamp nang humigit-kumulang 20-30 minuto bago i-reconnect upang suportahan ang medication absorption.
- Para sa gravity/bolus feedings, panatilihin ang head-of-bed elevation sa o higit sa 30 degrees habang infusion at nang hindi bababa sa humigit-kumulang 1 oras pagkatapos maliban kung kontraindikado.
- Suriin ang insertion/exit sites para sa leakage, erythema, at purulent drainage; agad ireport ang abnormalities.
- Para sa PEG/PEJ external insertion sites, magsagawa ng araw-araw na paglilinis ayon sa policy (karaniwang gauze na binasa sa tubig o saline, pagkatapos ay patuyuing mabuti bago i-reposition ang fixation plate) at gumamit ng barrier protection kapag may skin breakdown risk.
- I-document ang bawat feeding/irrigation session kasama ang amount delivered, irrigation solution at flush volume, residual findings (amount/color/odor/consistency kapag sinukat), placement-check method, at patient tolerance ayon sa policy.
- Mag-escalate kung may namiss na scheduled free-water doses o kung kulang sa hydration coverage ang concentrated formula plans, lalo na sa mga kliyenteng hindi makapag-ulat ng uhaw.