Mga Batayang Termino ng Fetal Heart Rate at Contraction Patterns
Pathophysiology
Ipinapakita ng FHR patterns ang fetal oxygenation, autonomic balance, at tugon sa uterine activity. Nakaaapekto ang contraction patterns sa uteroplacental perfusion kaya nakaaapekto rin sa fetal status. Karaniwang nagpapataas ng FHR ang sympathetic tone, nagpapababa naman ang parasympathetic tone, at maaaring magbago ang pattern behavior dahil sa chemoreceptor activation na kaugnay ng hypoxia/hypercapnia.
Classification
- Baseline: Normal ang 110 hanggang 160 bpm na averaged sa loob ng 10 minuto, ini-uulat sa 5-bpm increments, at kinukuwenta habang inaalis ang periodic changes at marked variability. Tachycardia ang higit sa 160 bpm sa loob ng 10 minuto; bradycardia ang mas mababa sa 110 bpm sa loob ng 10 minuto.
- Variability: Minimal (5 bpm o mas mababa), moderate (6 hanggang 25 bpm), marked (higit sa 25 bpm), o absent; sinasalamin ng variability ang CNS-autonomic integrity at acid-base adaptation. Maaaring mangyari ang minimal variability kapag may concern sa acidemia ngunit hindi ito stand-alone diagnosis ng fetal compromise.
- Accelerations: Mabilis na pagtaas (onset-to-peak na mas maikli sa 30 segundo) na hindi bababa sa 15 bpm sa itaas ng baseline nang hindi bababa sa 15 segundo at mas maikli sa 2 minuto sa 32 weeks pataas; bago ang 32 weeks, inaasahan ang 10 bpm sa loob ng 10 segundo. Karaniwang reassuring ang accelerations.
- Decelerations: Early (gradual mirror pattern kasabay ng contractions, karaniwang vagal response sa head compression at madalas benign), late (onset kasabay ng contraction at recovery pagkatapos matapos ang contraction, na may nadir pagkatapos ng contraction peak), variable (abrupt na pagbagsak, karaniwang hindi bababa sa 15 bpm sa ibaba ng baseline sa loob ng hindi bababa sa 15 segundo, kadalasang cord-compression related, at hindi laging contraction-linked), prolonged (isolated decline na hindi bababa sa 15 bpm na tumatagal ng 2 hanggang 10 minuto).
- Uterine activity: Karaniwang adequate ang pattern kung 5 o mas kaunting contractions sa loob ng 10 minuto, at marami sa contractions ay tumatagal ng humigit-kumulang 45 hanggang 60 segundo (minsan hanggang mga 90 segundo malapit sa second stage); tachysystole ang higit sa 5 sa loob ng 10 minuto sa hindi bababa sa dalawang magkasunod na interval o prolonged contraction burden na humigit-kumulang 2 minuto o mas matagal.
- Contraction terms: Ang frequency ay start-to-start timing, ang duration ay start-to-end seconds, at ang intensity ay lakas ng contraction.
- Strip scale orientation: Karaniwang tumutukoy sa 1 minuto ang mas dark na vertical lines at sa 10-second intervals ang mas light na lines; madalas gumamit ng 10-bpm steps ang FHR horizontal scale at 5 hanggang 10 mm Hg steps ang uterine-pressure scale.
- Category system: Ang Category I ay reassuring, Category II ay indeterminate, at Category III ay abnormal at high risk; sumusuporta ang NICHD three-tier terminology sa mas consistent na interpretation at team communication. Karaniwang may moderate variability ang Category I at walang concerning deceleration pattern, at maaaring may accelerations. Madalas may intermediate findings ang Category II tulad ng minimal variability na nangangailangan ng patuloy na reassessment.
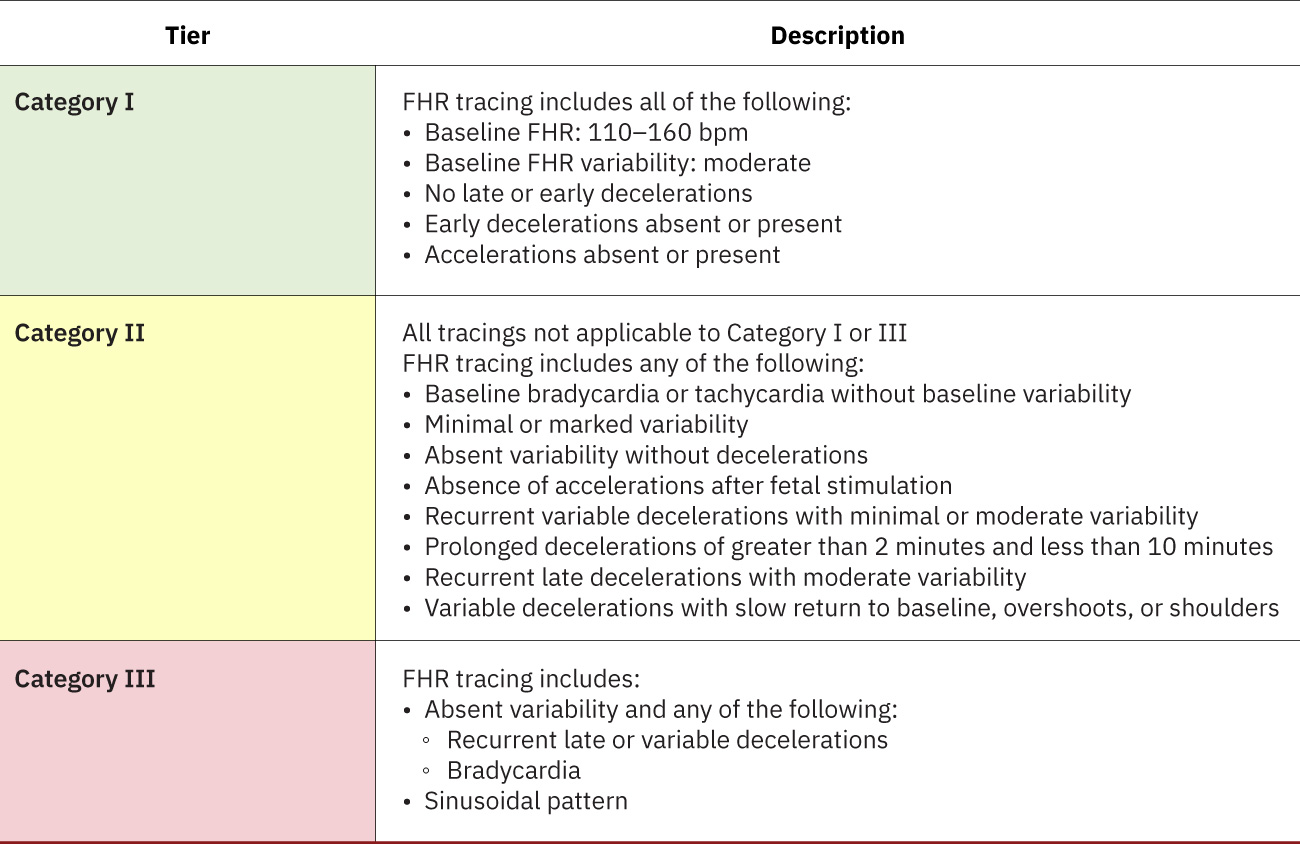 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- Sinusoidal pattern: Makinis at regular na alon (humigit-kumulang 3 hanggang 5 cycles bawat minuto) na may absent true variability, at madalas na kaugnay ng malubhang fetal compromise (halimbawa sa anemia/blood-loss contexts).
Mga karaniwang baseline-rate risk context:
- Tachycardia contributors (maternal): Lagnat/impeksiyon, anxiety, dehydration, nicotine exposure, hyperthyroid state, at piling medications (halimbawa atropine o terbutaline context).
- Tachycardia contributors (fetal): Hypoxia/compromise, impeksiyon, anemia, prematurity, o arrhythmia.
- Bradycardia contributors (maternal): Hypotension, neuraxial/anesthesia effects, hypoglycemia, hypothermia, piling medications (halimbawa magnesium sulfate o beta-blocker exposure), major obstetric emergencies (halimbawa abruption o uterine rupture), thyroid dysfunction, o monitor confusion sa maternal pulse.
- Bradycardia contributors (fetal): Head-compression context, congenital heart block, hypoxia, at prolonged cord compression.
Nursing Assessment
- Tukuyin ang baseline, variability, accelerations, at uri ng deceleration.
- I-apply ang gestational-age aware acceleration thresholds (10x10 bago mag-32 weeks; 15x15 sa/lagpas ng 32 weeks) sa paghusga ng reassurance.
- Ihiwalay ang sinusoidal tracing morphology sa variability categories dahil senyales ito ng high-risk compromise.
- Sa pagtukoy ng baseline, tiyaking buong 10-minute window ang gamit at huwag isama ang accelerations/decelerations o marked-variability episodes.
- Ihiwalay ang reassuring laban sa concerning patterns (tachycardia, bradycardia, prolonged/late/variable decelerations).
- Para sa late decelerations, unahin ang uteroplacental-insufficiency differential (tachysystole/oxytocin effect, neuraxial hypotension, hypertensive disease, placental pathology, maternal-fetal anemia contexts).
- Para sa prolonged decelerations, suriin ang high-risk causes (uterine hyperactivity, cord compression, hypotension, abruption, seizure, nalalapit na panganganak) at kilalanin na mas malalim/mas matagal na events ay mas mataas ang hypoxia risk.
- Para sa minimal variability, repasuhin ang reversible/nonhypoxic contexts (halimbawa fetal sleep cycle, medication effects kabilang ang magnesium exposure, at prematurity) habang nagpapatuloy sa serial reassessment.
- Ituring na high-risk ang absent variability hanggang mapatunayan ang kabaligtaran; ang lumalalang trend mula moderate papuntang minimal hanggang absent ay nangangailangan ng mabilis na escalation at provider notification.
- Para sa marked variability (higit sa 25 bpm), kilalanin na maaaring mahirap tukuyin ang baseline at agad suriin para sa hypoxia-linked stress patterns, lalo na sa second-stage labor.
- I-interpret ang baseline tachycardia sa buong clinical context: karaniwang reversible contributor ang maternal fever, at ang isolated tachycardia na walang deceleration concern ay hindi agad ebidensiya ng fetal distress.
- Ihiwalay ang sustained baseline bradycardia mula sa prolonged deceleration episodes bago magpasya sa etiology at urgency.
- I-verify ang fetal-versus-maternal rate source kapag pinaghihinalaang may bradycardia upang maiwasan ang pagkaantala dahil sa signal misidentification.
- I-interpret ang uterine pattern: frequency, duration, intensity, at resting tone.
- Tukuyin kung Category I, II, o III ang tracing bilang bahagi ng standardized interpretation.
- Iugnay ang pattern changes sa maternal condition at yugto ng labor.
Nursing Interventions
- Magsimula ng agarang pattern-based reassessment at escalation para sa nonreassuring changes.
- Iayon ang intervention urgency sa category trajectory: routine care para sa Category I, pinatinding surveillance/reassessment para sa Category II, at agarang escalation para sa Category III.
- Kapag may concern sa fetal bradycardia, simulan agad ang first-line sequence: maternal repositioning, IV fluid bolus kapag indicated, at urgent provider notification na may trend summary.
- Kung may bradycardia na may kasamang tachysystole at kinokonsidera ang terbutaline ayon sa order/policy, suriin muna ang maternal pulse at huwag ibigay kapag lampas sa 120 bpm ang pulse.
- Idokumento ang standardized interpretation at response plan, kabilang ang monitoring method at category.
- Makipagkomunika nang malinaw sa team at sa pasyente/pamilya tungkol sa findings.