Pneumonia
Mga Pangunahing Punto
- Pneumonia: acute infection na nagdudulot ng pamamaga ng alveoli → napupuno ng fluid/purulent material ang alveoli → naaapektuhan ang gas exchange
- Nanatiling malaking burden sa mortality ang CAP (ika-walong pangunahing sanhi ng kamatayan sa Estados Unidos; mataas ang global burden).
- Pinakamataas na panganib: Adults >65 years, infants/young children, COPD, immunocompromise
- Priority assessments: SpO2, respiratory rate, katangian ng plema, pagbabago sa mental status
- Diagnostic: Chest X-ray (consolidation) + CBC (mataas na WBC) + sputum culture (gabay sa pagpili ng antibiotic)
- Target SpO2: >92% - oxygen therapy na naka-titrate para mapanatili ang antas na ito
- Sinusuportahan ng CURB-65 ang admission at ICU triage decisions sa CAP.
- VAP prevention: HOB na nakaangat 30-45 degrees, oral hygiene bawat 2-4 oras, daily sedation vacation
Pathophysiology
Ang pneumonia ay dulot ng pagpasok ng microorganisms sa alveoli → inflammatory response → pagpuno ng alveoli ng fluid at purulent exudate → impaired gas exchange → hypoxia.
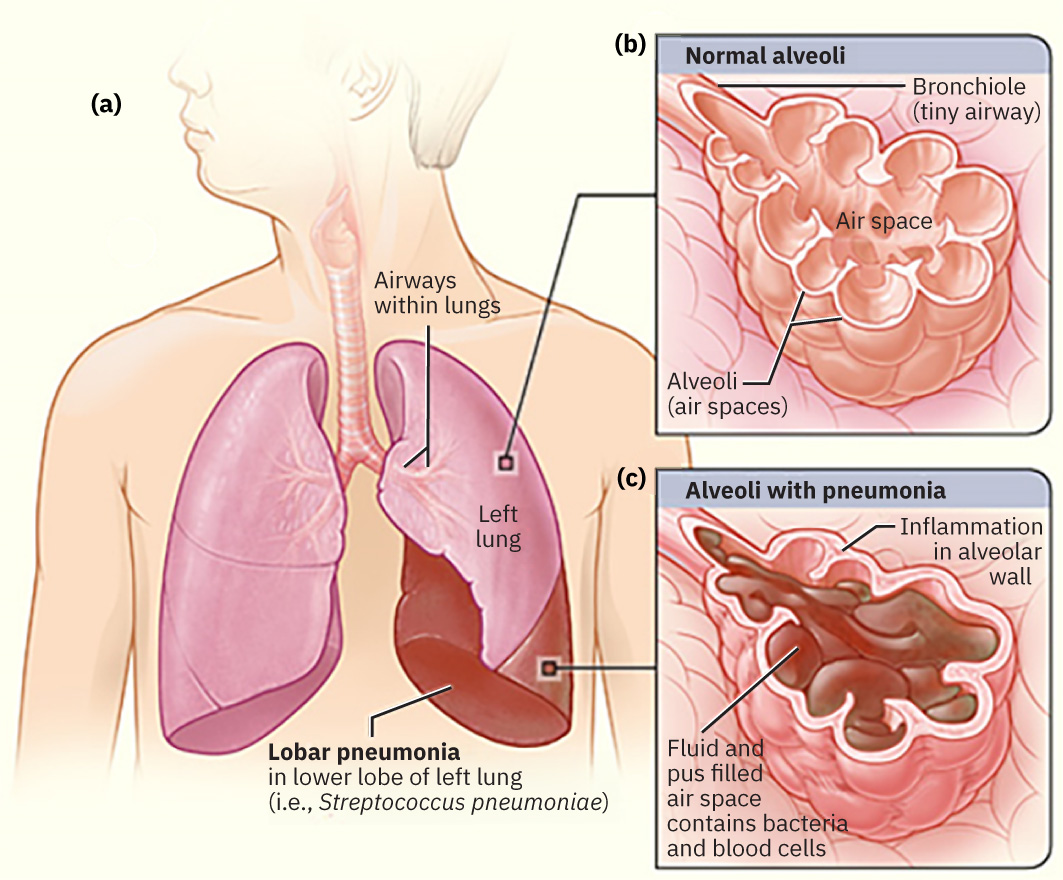 Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.7.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.7.
May makabuluhang panganib sa mortality ang hospital-based pneumonia, kaya mahalaga ang maagang pagkilala at escalation.
Common causative organisms:
- Bacteria: Streptococcus pneumoniae (pinakakaraniwan), Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, group A streptococci, aerobic gram-negative organisms (halimbawa Klebsiella at Escherichia coli), Legionella, Mycoplasma pneumoniae, at Chlamydia species
- Viruses: Influenza A/B, SARS-CoV-2 at iba pang coronaviruses, rhinovirus, parainfluenza, adenovirus, RSV, human metapneumovirus, at human bocavirus
- Fungi: Blastomyces, Histoplasma, Coccidioides, at piling opportunistic pathogens sa immunocompromised hosts
Classification of Pneumonia
| Type | Definition | Key Considerations |
|---|---|---|
| CAP (Community-Acquired) | Nakuha sa labas ng healthcare settings | Pinakakaraniwan; outpatient o hospitalized treatment |
| HAP (Hospital-Acquired) | Simula >=48 oras pagkatapos ma-admit sa ospital | Kadalasang dulot ng drug-resistant organisms |
| VAP (Ventilator-Associated) | Nangyayari pagkatapos ng intubation at mechanical ventilation | Mataas na panganib sa mortality; nangangailangan ng agresibong prevention |
| aspiration-pneumonia(Aspiration pneumonia) | Paglanghap ng pagkain, suka, laway, o gamot | Panganib: dysphagia(hirap lumunok), impaired gag reflex, oversedation, alcohol/drug use |
Kabilang sa mga karaniwang HAP/VAP organisms ang Pseudomonas aeruginosa, Escherichia coli, Staphylococcus aureus, Enterobacter, at Acinetobacter.
Risk Factors and Severity Context
- Pinapataas ng mas matandang edad ang panganib ng pagka-ospital; mas mataas nang malaki ang admission risk ng CAP sa adults na lampas 65.
- Ang chronic lung disease, lalo na ang COPD, ay pangunahing risk factor para sa pneumonia-related hospitalization.
- Pinapataas ng immunocompromise ang severity risk, kabilang ang susceptibility sa fungal pneumonia.
- Ang aspiration-prone states (dysphagia, anesthesia, effects ng alcohol o droga, neurologic disease) ay nagpapataas ng panganib ng pneumonia.
- Pinapataas ng heavy alcohol use, opioid exposure, at paninigarilyo ang panganib ng pneumonia.
- Ang socioeconomic at environmental exposure factors (kahirapan, siksikang housing/shelters/prisons, inhalational toxin exposure) ay nagpapataas ng panganib ng CAP at poor outcomes.
Clinical Manifestations
| Body System | Signs and Symptoms |
|---|---|
| Respiratory | Ubo (nonproductive o may purulent sputum), dyspnea, tachypnea, pleuritic chest pain, fine crackles sa auscultation, bumabang SpO2 |
| Cardiovascular | Tachycardia |
| Neurological | Bagong simula ng confusion o altered mental status (lalo na sa matatandang adulto) |
| General | Lagnat, panginginig (lalo na sa mataas na lagnat), malaise, pagkapagod, pagbaba ng timbang |
| Musculoskeletal | Pananakit ng kalamnan at kasu-kasuan (karaniwan sa viral pneumonia) |
| Integumentary | Diaphoresis, cyanosis (malubhang hypoxia) |
Ang plema sa bacterial pneumonia ay kadalasang purulent o may bahid na dugo. Maaaring watery ang plema sa viral pattern, ngunit maaari pa ring makita ang halo ng mucus o nana.
Altered Mental Status sa Pneumonia
Ang bagong simula ng confusion o altered mental status - lalo na sa matatandang adulto - ay maaaring unang at tanging sintomas ng pneumonia. Palaging tasahin para sa respiratory infection kapag may acute na pagbabago sa mental status ng elderly patients.
Diagnostic Tests
Initial Assessment:
| Test | Finding in Pneumonia |
|---|---|
| Chest X-ray | Consolidation - mga bahagi ng opacification (fluid/exudate sa alveoli) |
| CBC | Mataas na WBC (leukocytosis) → nagpapahiwatig ng impeksiyon |
| Sputum culture | Tinutukoy ang causative organism → gumagabay sa pagpili ng antibiotic |
| Pulse oximetry | Bumabang SpO2 - indicator ng tindi |
| CURB-65 score | Sumusuporta sa outpatient vs. admission vs. ICU triage |
Additional Testing for Hospitalized/Severe Cases:
- ABG: Tayahin ang PaO2, PaCO2, pH - tinutukoy ang tindi ng hypoxemia/hypercapnia
- Blood cultures: Tinutukoy kung nagkaroon ng bacteremia (systemic spread)
- CT scan: Detalyadong lung imaging kapag hindi tiyak ang diagnosis
- Bronchoscopy: Direktang visualization; pagkuha ng samples kapag hindi malinaw ang sanhi
- Pleural fluid culture (thoracentesis): Kung may pleural effusion
- Urinary antigen testing: Kapaki-pakinabang sa piling pathogens tulad ng pinaghihinalaang Legionella
- CRP/procalcitonin: Sumusuporta sa pagkakaiba ng bacterial-versus-viral pattern
- Lactate: Tumutulong sa risk stratification ng posibleng septic pneumonia
Medical Management
Medication Therapy
| Category | Use |
|---|---|
| Antibiotics | Bacterial pneumonia - pagpili batay sa uri (CAP vs. HAP/VAP) at culture results; maaaring i-adjust pagkatapos ng sensitivity results |
| Antivirals | Viral pneumonia (hal., oseltamivir para sa influenza); hindi epektibo ang antibiotics para sa viral-only causes |
| Antifungals | Fungal pneumonia (hal., fluconazole, trimethoprim-sulfamethoxazole para sa PCP) |
| Bronchodilators | Albuterol - nagpapagaan ng bronchoconstriction, lalo na sa mga pasyenteng may COPD/asthma |
| Corticosteroids | Nagpapababa ng malubhang airway inflammation |
| Antipyretics | Acetaminophen o ibuprofen para sa lagnat at discomfort |
Respiratory Support
- Supplemental oxygen: I-titrate para mapanatili ang SpO2 >92%
- Incentive spirometry: Pinipigilan ang atelectasis - ituro ang paggamit bawat 1-2 oras habang gising
- Chest physiotherapy: Postural drainage at percussion - tumutulong sa pag-clear ng secretions
- BiPAP/CPAP: Non-invasive positive pressure ventilation para sa moderate-severe respiratory failure
- Mechanical ventilation: Para sa malulubhang kaso na nangangailangan ng intubation
- Pleural procedures para sa pleural effusion: Thoracentesis at, kapag may indikasyon, chest tube insertion upang suportahan ang muling pag-expand ng baga
Fluid Management
- Hikayatin ang oral fluids para luminaw ang secretions, na may praktikal na target na humigit-kumulang 2 liters/araw maliban kung may fluid restriction order
- IV fluids para sa mataas na lagnat, mahirap na oral intake, o dysphagia
Nursing Interventions
Priority Nursing Actions
Airway Clearance:
- Hikayatin ang pag-ubo at deep breathing exercises kada oras habang gising
- Mag-suction kung hindi kayang i-clear ng pasyente nang mag-isa ang secretions
- Magbigay ng mucolytics/expectorants ayon sa order
- Positioning - upright (HOB 30-45 degrees) upang mapalaki ang lung expansion
- Kung may aspiration risk, panatilihing NPO hanggang makumpleto ng trained provider o SLP ang evidence-based swallow screen.
Oxygenation:
- I-monitor nang tuloy-tuloy ang SpO2; panatilihin >92%
- Mag-apply ng oxygen ayon sa orders; i-titrate sa SpO2 target
- Tayahin ang respiratory rate, depth, at lung sounds bawat 4 oras
- I-monitor ang ABG results ayon sa order
Infection Control:
- Hand hygiene bago at pagkatapos ng lahat ng patient contact
- Angkop na PPE at transmission-based precautions ayon sa pinaghihinalaan/nakumpirmang organism
- Kolektahin ang sputum culture BAGO ang unang dose ng antibiotic
VAP Prevention Bundle (para sa mga naka-ventilator na pasyente):
- HOB elevation 30-45 degrees
- Oral hygiene bawat 2-4 oras na may antiseptic
- Daily sedation vacation para tasahin ang kahandaan sa extubation
- Deep vein thrombosis (DVT) prophylaxis
- Peptic ulcer disease prophylaxis
Patient Education
- Kumpletuhin ang buong kurso ng antibiotics - kahit bumubuti na ang pakiramdam
- Vaccination: Panatilihing updated ang influenza vaccination at sundin ang pneumococcal vaccine recommendations, lalo na para sa at-risk adults at lahat ng adults na edad 65 pataas
- Smoking cessation - pangunahing risk factor ang paninigarilyo
- Oral hygiene para mabawasan ang aspiration risk
- Return precautions: lumalalang dyspnea, pag-ubo ng dugo, lagnat >101°F (38.3°C)
Severity-Guided Antimicrobial Strategy
- CAP with CURB-65 0-1: Outpatient-leaning therapy; kabilang sa karaniwang opsyon ang macrolide o doxycycline kapag mababa ang major comorbidity burden, na may mas malawak na regimens kapag may makabuluhang comorbid risk.
- CAP with CURB-65 2-3: Karaniwang inirerekomenda ang inpatient-level therapy, madalas na gumagamit ng mas malawak na dual-class coverage.
- CAP with CURB-65 4-5: Karaniwang kailangan ang ICU-level management na may broad coverage.
- HAP/VAP: Karaniwang broad-spectrum regimens ang ginagamit sa simula, pagkatapos ay pinapaliit kapag available na ang microbiology at resistance data.
Evaluation and Care Plan Revision
- Muling suriin ang outcomes pagkatapos ng interventions, bagong lab/diagnostic results, at interprofessional care-plan discussions
- Tukuyin kung natugunan, bahagyang natugunan, o hindi natugunan ang expected outcomes sa loob ng planadong timeframe
- Baguhin ang nursing care plan kapag ang outcomes ay bahagyang natugunan o hindi natugunan
CURB-65 Quick Triage
- Confusion: 1 point
- Uremia (BUN >20 mg/dL): 1 point
- Respiratory rate >=30/min: 1 point
- Blood pressure (SBP <90 mmHg o DBP <60 mmHg): 1 point
- Age >=65 years: 1 point
- Score
0-1: madalas na outpatient management - Score
2-3: karaniwang inirerekomenda ang hospital admission - Score
4-5: karaniwang inirerekomenda ang ICU-level care
Related Concepts
- respiratory-system - Anatomiya ng alveoli at lung lobes
- oxygen-therapy - Mga oxygen delivery devices at SpO2 monitoring
- respiratory-failure - Pag-usad tungo sa respiratory failure sa severe pneumonia
- antibiotics - Pagpili ng antibiotic para sa pneumonia
- bronchodilators - Bronchodilator therapy sa pneumonia na may obstructive disease
- sepsis - Pneumonia bilang pangunahing sanhi ng sepsis
- evidence-based-respiratory-care - Mga protocol sa respiratory care
Self-Check
- Ang 80-anyos na pasyenteng may pneumonia ay oriented x1 (alam lamang ang pangalan), may lagnat na 101.8°F, at may fine crackles sa magkabilang baga. Ang SpO2 ay 89% sa room air. Ano ang priority nursing intervention, at anong SpO2 target ang dapat panatilihin ng nurse?
- Magbibigay na ang nurse ng unang dose ng antibiotics para sa pasyenteng na-diagnose ng community-acquired pneumonia. Ano ang dapat gawin bago ibigay ang antibiotic, at bakit?
- Ang naka-ventilator na pasyente sa ICU ay nagkaroon ng bagong lagnat, purulent sputum, at chest X-ray na may bagong infiltrate 3 araw pagkatapos ng intubation. Anong uri ng pneumonia ang pinaghihinalaan, at anong prevention measures ang dapat naipatupad?