Mga Pattern ng Congenital Heart Defects na Acyanotic at Cyanotic
Mahahalagang Punto
- Ang congenital heart defects (CHDs) ay mga structural abnormalities na naroroon na sa kapanganakan na nagbabago sa blood-flow pathways.
- Ang acyanotic defects ay karaniwang left-to-right shunts na nagpapataas ng pulmonary at right-sided volume load.
- Ang cyanotic defects ay madalas na may right-to-left shunting o severe outflow obstruction, na nagdudulot ng systemic hypoxemia.
- Ang pulse-ox CCHD screening sa humigit-kumulang 24 hours ay tumutulong sa maagang pagtukoy ng severe lesions.
- Ang hypercyanotic episodes (Tet spells) ay mga emergency na nangangailangan ng mabilis na positioning, oxygen support, at escalation.
- Kabilang sa mga progresibong komplikasyon ang heart failure at pulmonary hypertension sa congenital heart disease at PPHN sa unrepaired o hemodynamically significant lesions.
Patopisyolohiya
Binabago ng CHDs ang normal na neonatal circulation pagkatapos ng pagsasara ng fetal shunts. Maaaring lumikha ang defects ng abnormal communication sa pagitan ng chambers/vessels, vessel transposition, o obstructive outflow pathways. Ang nagreresultang hemodynamics ang tumutukoy sa oxygenation status, ventricular workload, at pag-usad tungo sa heart failure.
Ang acyanotic pathways ay karaniwang nagshi-shunt ng oxygenated blood mula sa high-pressure left heart papunta sa lower-pressure right heart. Hindi ito agad nagdudulot ng cyanosis ngunit maaaring magdulot ng pulmonary overcirculation, pulmonary hypertension, at right-sided failure sa paglipas ng panahon.
Binabawasan ng cyanotic pathways ang epektibong systemic oxygen delivery sa pamamagitan ng paglipat ng deoxygenated blood sa systemic circulation o sa pamamagitan ng paglilimita ng pulmonary blood flow. Ang chronic hypoxemia ay maaaring magdulot ng polycythemia, hyperviscosity, thrombosis risk, at pangmatagalang cardiopulmonary strain.
Klasipikasyon
- Acyanotic left-to-right shunt defects: patent ductus arteriosus, atrial septal defect, patent foramen ovale, at ventricular septal defect.
- Cyanotic mixed-flow defects: tetralogy of fallot at transposition of the great arteries.
- Oxygenation cue split: Ang acyanotic patterns ay karaniwang nananatili sa humigit-kumulang 90% o mas mataas na oxygen saturation, samantalang ang cyanotic right-to-left pathways ay karaniwang nagpapakita ng mas mababa sa 90%.
- Single-ventricle severe-flow defect: hypoplastic left heart syndrome.
- Left-sided obstructive defect patterns: coarctation of the aorta at congenital mitral stenosis.
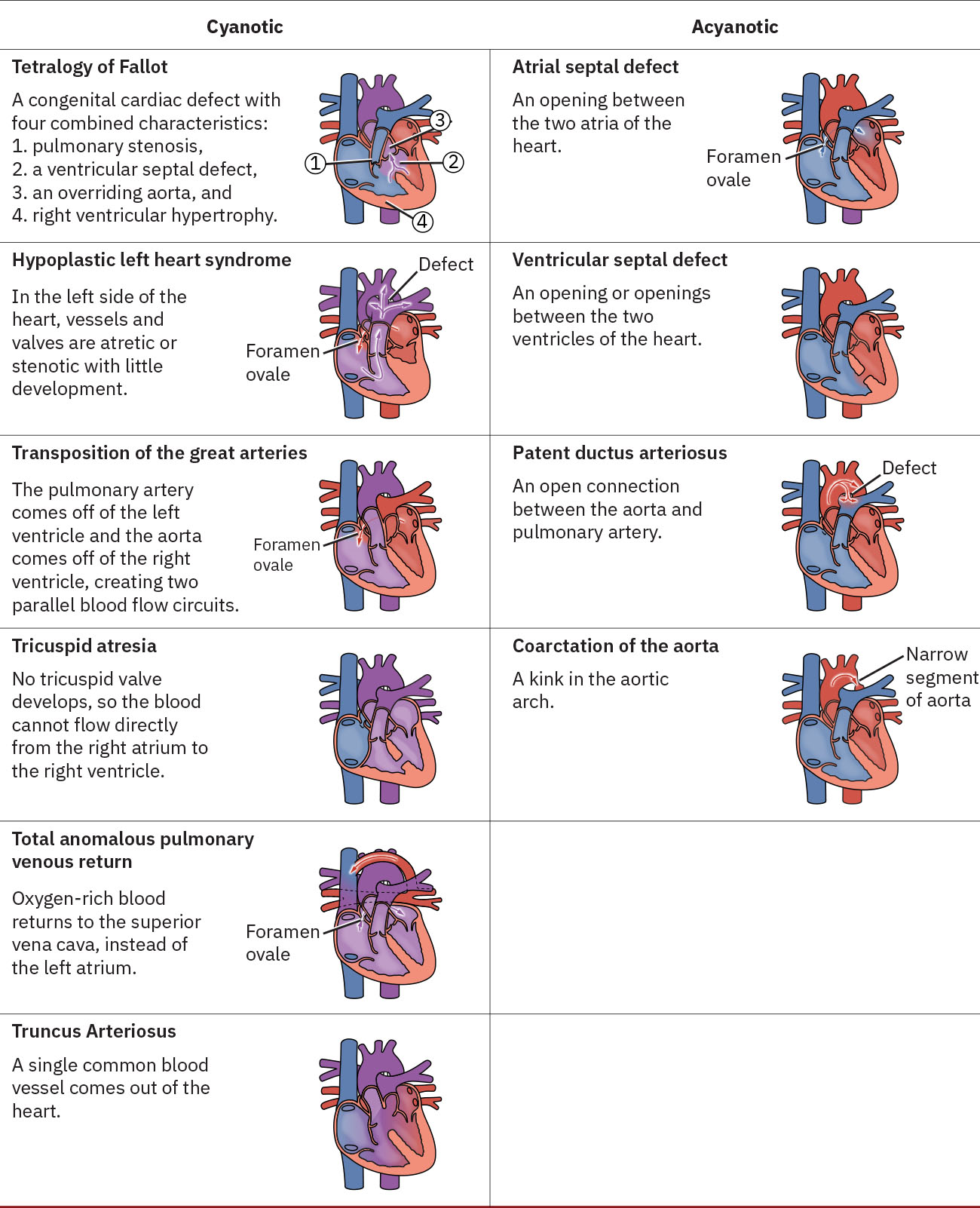 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.2.
Nursing Assessment
Pokus sa NCLEX
Ihiwalay ang pulmonary-overcirculation acyanotic patterns mula sa hypoxemic cyanotic patterns, pagkatapos ay bigyang-priyoridad ang deterioration cues.
-
Suriin ang prenatal at perinatal risk context (family CHD history, maternal hyperglycemia, smoking, alcohol, infection, at piling medication exposure).
-
I-verify ang CCHD screening approach sa humigit-kumulang 24 hours: right hand (preductal) at foot (postductal) pulse oximetry, na may concern kapag mas mababa sa 95% ang saturation o lagpas sa 3% ang pre/postductal difference.
-
Para sa abnormal CCHD screening, tiyaking sinusunod ang repeat testing pathway (hanggang tatlong readings na humigit-kumulang isang oras ang pagitan) at i-escalate ang persistent positives para sa diagnostic echocardiography.
-
Sa PDA concern, tasahin ang tachypnea, feeding difficulty, poor weight gain, tachycardia, continuous machine-like murmur, cardiomegaly, at widened pulse pressure.
-
Sa ASD/PFO/VSD concern, tasahin ang murmur, feeding fatigue, growth trajectory, pulmonary congestion signs, at pag-usad ng right-sided volume-load.
-
Sa undiagnosed-infant concern, magtanong ng caregiver-focused feeding-history questions (weak suck, prolonged feeding, early fatigue, diaphoresis/cyanotic color change habang nagpapakain o umiiyak, at poor weight-gain trend).
-
Sa cyanotic CHD concern, tasahin ang persistent central cyanosis at hypoxemia na maaaring may limitadong response sa routine oxygen delivery.
-
Tayahin ang polycythemia-related risk (viscosity increase, thrombosis/embolic risk) at posibleng iron-deficiency anemia sa chronic cyanotic physiology.
-
Sa postoperative o high-risk CHD contexts, i-monitor ang thrombosis cues na kaugnay ng blood stasis, arrhythmia burden, central-line/shunt exposure, at hyperviscosity.
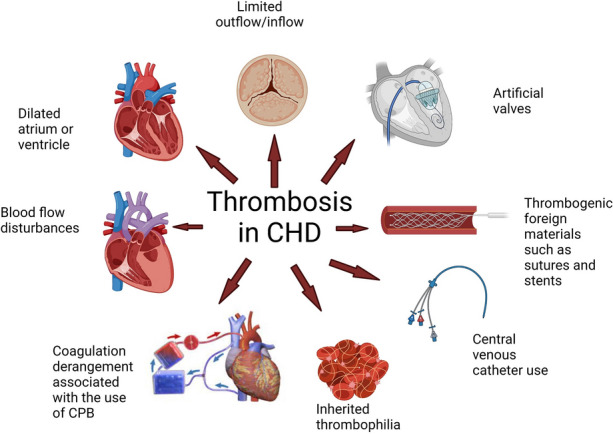 Illustration reference: OpenRN Nursing Health Promotion Ch.17.5.
Illustration reference: OpenRN Nursing Health Promotion Ch.17.5. -
Sa hypercyanotic (Tet-spell) concern, tasahin ang biglaang irritability, hyperventilation, lumalalang cyanosis, lethargy, syncope, at pag-usad ng shock.
-
Sa coarctation concern, ihambing ang upper at lower extremity blood pressures at pulses, at i-monitor ang renal-perfusion cues kabilang ang pagbaba ng urine-output.
-
Ihambing ang kulay at temperatura ng upper-versus-lower extremities, at i-escalate ang makabuluhang perfusion asymmetry bilang posibleng flow-restriction evidence.
-
Sa congenital mitral stenosis concern, tasahin ang dyspnea, feeding intolerance, poor growth, murmur, at mga senyales ng left-sided heart failure o pulmonary hypertension.
-
Tayahin ang complication progression cues sa iba’t ibang lesion types: lumalalang tachypnea/dyspnea, fatigue, syncope, hypotension, edema, hepatomegaly/abdominal distension, at humihinang perfusion.
-
Ituring ang lethargy, limpness, altered consciousness, o asymmetrical movement bilang emergency findings na maaaring magpahiwatig ng shock o stroke-level hypoperfusion.
Nursing Interventions
- I-trend ang oxygenation, perfusion, feeding tolerance, growth, at heart-failure signs sa madalas na reassessment at maagang pediatric-cardiology escalation.
- Suportahan ang energy-conserving feeding plans at hydration monitoring sa mga sanggol na may mataas na cardiopulmonary workload.
- Mahigpit na i-monitor ang intake at output trends, kabilang ang hourly urine output kapag acutely unstable.
- I-trend ang daily weight sa parehong scale/conditions; ang mabilis na pagtaas (humigit-kumulang 0.5 kg sa 24 hours) ay maaaring magpahiwatig ng fluid retention.
- Panatilihin ang thermal stability at agad gamutin ang fever upang mabawasan ang oxygen consumption at cardiac workload.
- I-cluster ang care at panatilihin ang kalmadong kapaligiran na may rest periods upang mabawasan ang metabolic demand.
- Gamitin ang high-calorie feeding plans ayon sa utos: mag-alok nang hindi bababa sa bawat tatlong oras, upright positioning, at target feed duration na humigit-kumulang 20 minutes upang limitahan ang cardiopulmonary strain.
- I-escalate ang feeding strategies (kabilang ang gavage pathway ayon sa utos) kapag ang feeds ay lumalagpas sa humigit-kumulang 30 minutes o kapag hindi sapat ang intake/weight gain.
- Sa hypercyanotic episodes, pakalmahin ang infant/child, i-position ang tuhod sa dibdib (o payagang mag-squat sa older children), magbigay ng high-concentration oxygen, at gamitin ang blow-by method kung ang mask distress ay nagpapalala ng agitation.
- Ihanda ang inutusang medications at advanced support habang may persistent hypercyanotic episodes; mabilis na mag-escalate kapag may altered consciousness o lumalalang perfusion.
- Magbigay ng supplemental oxygen lamang kung kailangan sa left-to-right shunt physiology dahil ang sobrang oxygen ay maaaring magpababa ng pulmonary vascular resistance at magpalala ng pulmonary overcirculation.
- Palakasin ang diagnostic pathways (echocardiography bilang key confirmation tool) at ipabatid ang trend changes sa murmur, saturation, at perfusion.
- Asahan ang intervention pathways ayon sa lesion severity: monitoring para sa small asymptomatic defects kumpara sa catheter-based closure o surgical repair para sa significant lesions.
- Suportahan ang family teaching sa staged surgical plans kapag naaangkop (halimbawa HLHS Norwood/Glenn/Fontan sequence) at long-term follow-up para sa arrhythmia o heart-failure risk.
- I-escalate para sa pinaghihinalaang pulmonary-hypertension burden at suportahan ang advanced pathways (oxygen, pulmonary vasodilator plans, defect correction, o ECMO) batay sa deterioration severity.
Cyanotic Deterioration Risk
Ang cyanosis na may respiratory distress, poor perfusion, o decreased responsiveness ay pediatric emergency kahit hindi pa matindi ang pagbaba ng blood pressure.
Pharmacology
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| nsaids(mga NSAID) | Indomethacin/ibuprofen context for PDA closure | Ginagamit sa selected PDA pathways upang mabawasan ang prostaglandin-mediated ductal patency; iwasan sa ductal-dependent critical lesions bago ang definitive repair. |
| prostaglandin E1 pathway | Ductal-patency infusion bridge | Pinananatili ang ductal flow sa critical lesions hanggang maging posible ang catheter/surgical intervention. |
| opioids(mga opioid) | Morphine sa hypercyanotic episodes | Maaaring mabawasan ang oxygen demand at agitation kapag inireseta para sa Tet-spell management. |
| antihypertensive and antidysrhythmic therapies | Lesion-specific pediatric regimens | Ginagamit para makontrol ang pressure/rhythm burden sa selected obstructive o symptomatic pathways. |
| antibiotics(mga antibiotic) | Procedure-prophylaxis context | Maaaring mangailangan ng prophylaxis planning ang ilang high-risk valve lesions bago ang selected procedures. |
Paglalapat ng Clinical Judgment
Klinikal na Sitwasyon
Ang 2-month-old infant ay may poor feeding, diaphoresis habang nagpapakain, tachypnea, at bagong malakas na murmur. Borderline ang pulse oximetry at mas mababa sa inaasahang trend ang weight gain.
- Recognize Cues: Murmur na may feeding intolerance, respiratory effort, at paghina ng growth.
- Analyze Cues: Ang pattern ay nagpapahiwatig ng hemodynamically significant CHD na may umuunlad na heart-failure risk.
- Prioritize Hypotheses: Agarang concern ang hindi sapat na oxygen delivery at cardiopulmonary workload.
- Generate Solutions: I-escalate ang cardiology evaluation, i-optimize ang feeding/oxygenation strategy, at masusing i-monitor ang perfusion.
- Take Action: Ipatupad ang inutusang monitoring at supportive interventions, at mabilis na ipabatid ang trend changes.
- Evaluate Outcomes: Bumubuti ang oxygenation at feeding stability, at nasisimulan ang lesion-specific treatment plan.
Mga Kaugnay na Konsepto
- pisyolohikal na adaptasyon at transisyon - Ang fetal-to-neonatal circulation transition ang nagbabalangkas ng postnatal CHD physiology.
- congenital, genetic, at acquired complications - Mas malawak na high-risk newborn context para sa multisystem congenital conditions.
- pangunahing pangangalaga sa bagong silang - Kabilang ang universal pulse-ox screening para sa critical CHD detection.
- pagtatasa sa nursing ng cardiovascular at peripheral vascular - Balangkas para sa murmur, perfusion, at blood-pressure comparison assessment.
- heart failure - Karaniwang complication pathway sa unrepaired o residual CHD burden.
- pulmonary hypertension sa congenital heart disease at PPHN - Kabilang sa CHD complications ang pulmonary vascular pressure overload at refractory hypoxemia pathways.
- mga anticoagulant - Ang selected high-risk CHD pathways ay nangangailangan ng thrombosis-prevention planning na may bleeding-risk surveillance.
Sariling Pagsusuri
- Paano nagkakaiba ang acyanotic at cyanotic CHDs sa pangunahing hemodynamic problem?
- Aling mga cue ang nagpapahiwatig ng hypercyanotic episode na nangangailangan ng emergency escalation?
- Bakit mahalaga ang upper-versus-lower extremity BP comparisons sa coarctation screening?