Coronary Artery Disease
Mahahalagang Punto
- Ang coronary artery disease (CAD) ay dulot ng atherosclerotic plaque na nagpapakitid sa coronary arteries at nagpapababa ng oxygenated myocardial blood flow.
- Ang stable angina ay predictable at karaniwang gumagaan sa pahinga o nitroglycerin, samantalang ang unstable angina ay acute coronary syndrome (ACS) warning pattern.
- Saklaw ng ACS ang unstable angina hanggang myocardial infarction (MI) at nangangailangan ng agarang escalation.
- Sentral ang ECG at troponin trends para sa pagkilala ng ischemia/injury/infarction at mabilis na treatment decisions.
- Maaaring magpakita ang kababaihan ng atypical ischemic symptom patterns (halimbawa neck, jaw, shoulder, upper-back, o abdominal discomfort) at maaaring kulang sa klasikong chest-radiation findings.
- Kabilang sa core interventions ang oxygen kung indicated, antiplatelet therapy, anti-ischemic therapy, at revascularization kapag makabuluhan ang occlusion.
- Kabilang sa safety teaching ang nitroglycerin self-administration steps, storage, side effects, at kung kailan tatawag ng 911.
- Tumataas ang coronary disease burden habang tumatanda; ang prevalence bands ay humigit-kumulang 7.1% (edad 45-65), 10.9% (edad 45+), at 17% (edad 65+).
- Ang social risk clusters (mas mababang educational access, physical inactivity, tobacco exposure, at mababang surveillance access) ay maaaring magpalala ng CAD event burden.
Patopisyolohiya
Nabubuo ang CAD kapag unti-unting pinapakipot ng atherosclerotic plaque ang coronary arteries. Ang nabawasang lumen diameter ay naglilimita sa oxygenated blood delivery sa cardiac muscle, lalo na sa exertion kapag tumataas ang myocardial oxygen demand. Ang diet patterns na mataas sa saturated/trans fats at cholesterol ay maaaring magpanatili ng elevated LDL at pabilisin ang plaque deposition sa coronary vessels.
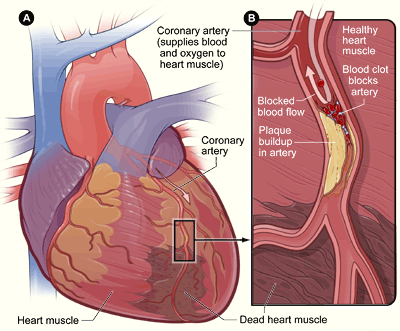 Illustration reference: OpenRN Health Alterations Ch.5.7.
Illustration reference: OpenRN Health Alterations Ch.5.7.
Ang ischemia ay nagdudulot ng angina at maaaring reversible kung mabilis na maibabalik ang oxygen supply. Karaniwang umuusad ang CAD sa continuum mula stable angina tungo sa unstable angina (ACS context), at kapag nagpapatuloy ang obstruction, ang myocardial injury ay maaaring umusad sa infarction na may irreversible tissue death. Ang major vessel territory context ay gumagabay sa ischemic-pattern interpretation: ang right coronary artery ay sumusuporta sa right-ventricular at sinoatrial-node perfusion, ang left circumflex ay nagsusuplay sa left-atrial/lateral regions, at ang LAD at left-main pathways ay sumusuporta sa high-demand anterior/septal-left-ventricular territories.
Klasipikasyon
- Stable angina: Chronic at karaniwang predictable na chest pain mula sa partial narrowing, na kadalasang bumubuti sa pahinga o nitroglycerin.
- Unstable angina: Lumalala o biglaang ischemic pain pattern na mas kaunti ang tugon sa pahinga/nitroglycerin at nagpapahiwatig ng ACS risk.
- Acute coronary syndrome (ACS): Spectrum ng biglaang pagbawas ng myocardial oxygenated flow mula unstable angina hanggang MI.
- Myocardial infarction (MI): Acute coronary occlusion na may myocardial necrosis.
Nursing Assessment
Pokus sa NCLEX
Bigyang-priyoridad ang mabilis na paghiwalay ng stable vs unstable symptoms, agarang pagkilala ng MI cues, at napapanahong escalation para sa definitive care.
- Tayahin ang CAD risk factors, kabilang ang modifiable factors (hypertension, dyslipidemia, smoking, obesity, inactivity, high-risk diet, chronic stress, excess alcohol) at nonmodifiable factors (edad, family history/genetics, sex-related risk trends).
- Sa risk counseling, linawin ang lipid interpretation anchors: ang LDL ay atherogenic (“bad”) cholesterol, ang HDL ay relatibong protective (“good”), at ang tumataas na triglycerides ay nagpapataas ng kabuuang cardiometabolic burden.
- Gamitin ang adult trend interpretation para sa risk communication kung available (halimbawa total cholesterol desirable <200 mg/dL, LDL desirable <100 mg/dL, HDL low-risk support >60 mg/dL, at triglycerides desirable <150 mg/dL).
- Isama ang social-determinant screening (education access, activity environment, at ongoing disease-surveillance access) dahil nakaaapekto ang mga ito sa CAD at MI outcomes.
- Tayahin ang chest pain pattern (provoking factors, duration, intensity, tugon sa pahinga/nitroglycerin, at symptom progression).
- Tayahin ang MI warning signs tulad ng persistent chest pressure, dyspnea, diaphoresis, nausea, at anxiety.
- Tayahin ang atypical ischemic symptoms, lalo na sa kababaihan (halimbawa neck, jaw, shoulder, upper-back, abdominal discomfort, o GI-upset presentation na walang klasikong chest-radiation pattern).
- Kilalanin ang mas mataas na post-MI risk sa clients na may major comorbidity burden (halimbawa diabetes, CKD, COPD, cerebrovascular disease, at peripheral arterial disease) at maagang mag-escalate para sa banayad na deterioration.
- Kumuha at i-trend ang stat ECG para sa ischemic/injury patterns at i-monitor ang dynamic changes.
- Sa pinaghihinalaang MI, kumuha ng mabilis na baseline perfusion data (radial/dorsalis pedis pulses, capillary refill, skin color, oxygen saturation) bago ang invasive revascularization decisions.
- I-monitor ang troponin trends kapag pinaghihinalaang MI dahil sinusuportahan ng elevated troponin ang myocardial cell death.
- Gamitin ang serial biomarker timing upang pinohin ang MI interpretation: ang troponin I ay karaniwang tumataas sa loob ng humigit-kumulang 2-6 hours, madalas may early peak sa humigit-kumulang 15-24 hours, at maaaring may later secondary peak sa humigit-kumulang 60-80 hours; ang CK-MB ay kadalasang tumataas sa loob ng humigit-kumulang 4-6 hours, nagpi-peak malapit sa 24 hours, at karaniwang nagno-normalize sa humigit-kumulang 72 hours.
- Sa maraming emergency pathways, inuulit ang serial troponins bawat humigit-kumulang 6-8 hours para sa kabuuang tatlong sukat kapag nondiagnostic ang initial testing.
- Kilalanin na mas mababa ang cardiac specificity ng CK-MB kaysa troponin at maaaring tumaas sa skeletal-muscle injury o recent surgery.
- I-monitor ang blood-glucose trends habang acute MI dahil kaugnay ang stress hyperglycemia sa mas mataas na complication at mortality risk.
- Agad na i-escalate ang unstable angina o pinaghihinalaang ACS upang maiwasan ang infarction progression.
ECG at Biomarker Pattern Cues
- Ischemia: Ang ST-segment depression ay maaaring magpahiwatig ng myocardial ischemia.
- Injury progression: Ang ST-segment elevation ay maaaring magpahiwatig ng acute myocardial injury pattern na nangangailangan ng agarang reperfusion evaluation.
- Infarction evidence: Ang Q-wave change na may elevated troponin ay sumusuporta sa infarcted tissue.
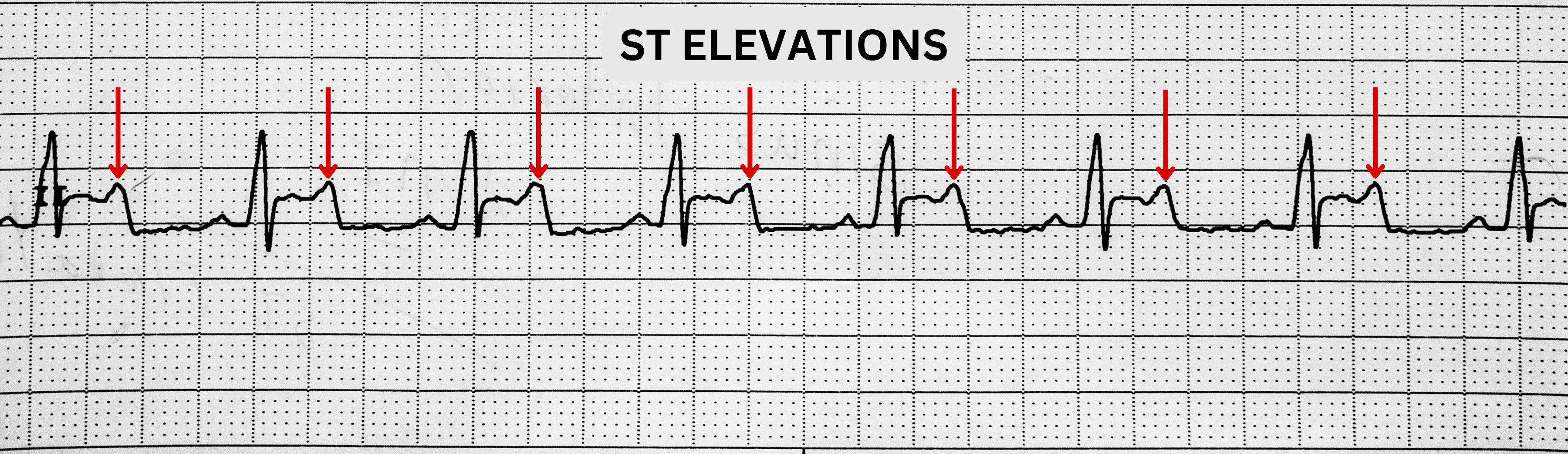 Illustration reference: OpenRN Health Alterations Ch.5.7.
Illustration reference: OpenRN Health Alterations Ch.5.7.
Nursing Interventions
- Simulan ang agarang ACS workflow at abisuhan ang provider/i-activate ang emergency pathway ayon sa protocol.
- Itala ang eksaktong chest-pain onset time sa pinaghihinalaang MI dahil ang reperfusion delay ay nagpapalaki ng infarct size at nakaaapekto sa protocolized transfer timing.
- Magbigay ng oxygen kapag ang SpO2 ay mas mababa sa 92% (o ayon sa agency protocol) upang ma-optimize ang myocardial oxygenation.
- Ibigay ang nitroglycerin ayon sa utos upang mabawasan ang ischemic pain at mapabuti ang coronary perfusion.
- Ibigay ang antiplatelet therapy ayon sa utos (halimbawa aspirin at clopidogrel) upang mabawasan ang clot propagation risk.
- Suportahan ang adjunct therapies ayon sa utos, tulad ng beta-blockers (para pababain ang myocardial oxygen demand) at maingat na piniling analgesia/anxiolysis kapag naaangkop.
- Kilalanin na maaaring ireseta ang morphine para sa refractory discomfort ngunit hindi na ito first-line dahil sa mas mataas na panganib ng adverse outcomes.
- Gumamit ng continuous telemetry at madalas na hemodynamic reassessment sa acute-ischemia phases; suportahan ang bed rest at low-stimulation environment upang mabawasan ang oxygen demand.
- Maghanda o mag-coordinate ng revascularization (cardiac catheterization, stenting/PCI, o CABG) kapag ang occlusion severity ay nangangailangan ng intervention.
- Suportahan ang rapid reperfusion workflow sa STEMI-equivalent presentations; binibigyang-diin ng chapter guidance ang emergency activation na may target na humigit-kumulang 90-minute angioplasty window.
- Pagkatapos ng femoral-access angiography, panatilihin ang inutusang flat bedrest (karaniwang humigit-kumulang 4-6 hours) at i-monitor ang puncture site at distal perfusion para sa bleeding o vascular compromise.
- Para sa coronary angiography education, ipaliwanag ang key procedural risks (bleeding, dysrhythmia, at embolic-clot dislodgement) at palakasin ang close postprocedure monitoring.
- Kung may multivessel obstruction, asahan ang CABG planning; madalas kabilang sa graft options ang saphenous-vein harvest na may single-to-quadruple bypass patterns batay sa lawak ng disease.
- Palakasin ang post-MI targets habang stabilization at discharge planning: SpO2 na lampas 92%, hemodynamic stability, chest-pain control, graded activity na may rest periods, medication adherence, at maagang cardiac-rehabilitation follow-up.
- Suportahan ang protocol-directed glycemic management sa acute MI upang mabawasan ang arrhythmia, heart-failure, at recurrent-ischemia risk.
- Palakasin ang discharge at transition teaching, kabilang ang lifestyle modification, medication adherence, follow-up labs, at referral sa cardiac rehabilitation kapag indicated.
Lifestyle at Safety Teaching
- Ituro ang heart-healthy plan: nabawasang saturated/trans fat at sodium intake, weight optimization, smoking cessation, at regular physical activity.
- Palakasin ang activity targets kapag naaangkop: adults na humigit-kumulang 150 minutes ng moderate activity kada linggo (halimbawa brisk walking), na may individualized progression.
- Ituro ang alcohol moderation limits (karaniwang hindi hihigit sa dalawang inumin/araw para sa lalaki at isang inumin/araw para sa babae) maliban kung mas mahigpit ang inireseta.
- Isama ang mental-health support at stress-management strategies; i-refer sa support groups o counseling kapag ang anxiety/depression ay nakahahadlang sa adherence.
- Ituro ang nitroglycerin safety: umupo bago ang sublingual dosing, gumamit ng isang tableta bawat limang minuto hanggang tatlong dose, at itago ang mga tableta sa orihinal na light-protected container.
- Ituro ang inaasahang effects at side effects (madalas na ginhawa sa 1-2 minutes; posibleng headache, dizziness, flushing, o hypotension) at iutos ang agarang 911 activation para sa persistent o lumalalang chest pain.
Ongoing Evaluation
- Muling suriin ang outcomes pagkatapos ng bawat intervention cycle, pagkatapos ng bagong laboratory/diagnostic data, at pagkatapos ng interprofessional care-plan discussions.
- Kung hindi natutugunan o bahagyang natutugunan lamang ang outcomes sa target time frames, rebisahin ang care plan at intervention priorities.
Time-Critical ACS Risk
Ang unstable angina ay maaaring mabilis na umusad tungo sa myocardial infarction; ang pagkaantala sa pagkilala at paggamot ay nagpapataas ng panganib ng irreversible myocardial damage.
Pharmacology
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| Antiplatelet therapy | aspirin, clopidogrel | Binabawasan ang platelet aggregation at clot extension sa CAD/ACS pathways. |
| Nitrate therapy | nitroglycerin, isosorbide | Nagpapaluwang ng mga daluyan, nagpapababa ng ischemic pain, at nangangailangan ng hypotension/symptom monitoring. |
| Beta-blocker therapy | class-based ACS use | Binababa ang heart rate at contractility upang mabawasan ang myocardial oxygen demand. |
| Antihypertensive therapy | ACE inhibitor o calcium blocker use | Binabawasan ang pressure load at myocardial strain; i-monitor ang blood pressure trends at tolerance. |
| Antiarrhythmic-related use | beta-blocker o calcium blocker use | Sumusuporta sa rhythm control kapag may kasabay na dysrhythmia sa CAD/ACS; i-monitor ang rhythm at hemodynamic effect. |
| Thrombolytic therapy | class-based acute MI use | Isaalang-alang sa clot-occlusion pathways ayon sa protocol; i-monitor ang bleeding risk at reperfusion response. |
| Cholesterol-lowering therapy | statin-class prevention | Binabawasan ang panganib ng atherosclerotic progression bilang bahagi ng long-term management. |
Paglalapat ng Clinical Judgment
Klinikal na Sitwasyon
Ang pasyenteng may kilalang CAD ay nagkaroon ng chest pain habang nagpapahinga na tumatagal lampas 5 minutes at bahagyang gumagaan lamang pagkatapos ng nitroglycerin.
- Recognize Cues: Ang rest pain na may hindi kumpletong nitroglycerin response ay nagpapahiwatig ng unstable angina/ACS.
- Analyze Cues: Mataas ang panganib ng nalalapit na MI kung hindi agad maibabalik ang perfusion.
- Prioritize Hypotheses: Ang time-critical coronary occlusion progression ang agarang banta.
- Generate Solutions: I-trigger ang ACS protocol, kumuha ng ECG/troponin, at simulan ang inutusang medical therapy.
- Take Action: Agarang mag-escalate, ibigay ang time-sensitive interventions, at maghanda para sa posibleng revascularization.
- Evaluate Outcomes: Bumubuti ang pain/perfusion at ginagabayan ng diagnostic trends ang definitive treatment.
Mga Kaugnay na Konsepto
- pagtatasa at pamamahala ng hypertension - Pinapabilis ng hypertension ang atherosclerotic vascular injury at CAD progression.
- pagtatasa sa nursing ng cardiovascular at peripheral vascular - Ang structured assessment ay sumusuporta sa maagang ACS recognition at escalation.
- cardiac rehabilitation sa iba-ibang care transitions - Ang post-event rehabilitation ay nagpapababa ng recurrence risk at nagpapabuti ng function.
- sistemang cardiovascular - Ang core cardiovascular physiology ang pundasyon ng CAD at MI pathophysiology.
- peripheral vascular system at mga pattern ng insufficiency - Ang magkaparehong atherosclerotic mechanisms ay nakaaapekto sa parehong coronary at peripheral circulation.
Sariling Pagsusuri
- Aling mga assessment findings ang nagtatangi sa stable angina kumpara sa unstable angina?
- Paano tumutulong ang ST-segment at troponin trends sa paghiwalay ng ischemia, injury, at infarction?
- Bakit kailangang turuang tumawag ng 911 ang mga kliyente kapag nagpapatuloy ang chest pain kahit gumamit ng nitroglycerin?