Balangkas ng Interbensiyon para sa FHR at Uterine Contraction
Mahahalagang Punto
- Cause-focused ang nursing response sa abnormal tracings, hindi pattern-label-only.
- Kabilang sa reversible contributors ang tachysystole, hypotension, positioning, at medication effects.
- Nangangailangan ang Category III patterns ng agarang intrauterine resuscitation at expedited birth planning.
Patopisyolohiya
Madalas na sumasalamin ang abnormal fetal heart rate (FHR) at uterine contraction (UC) patterns sa naputol na oxygen transfer, labis na uterine workload, o pansamantalang medication effects. Ang mabilis na paghiwalay sa reversible physiologic drivers at lumalalang pathologic compromise ang tumutukoy sa outcomes.
Ang baseline abnormalities (tachycardia, bradycardia), variability changes, at decelerations ay ini-interpret kasama ng contraction context at maternal status. Gumagamit ang epektibong nursing care ng standardized escalation sequence habang paulit-ulit na nire-reassess ang response pagkatapos ng bawat intervention.
Klasipikasyon
- Baseline rate concerns: Tachycardia o bradycardia na nangangailangan ng etiology-focused correction.
- Variability concerns: Pagkawala ng moderate variability o marked variability patterns na nangangailangan ng targeted investigation.
- Deceleration concerns: Early, late, variable, at prolonged patterns na may magkakaibang urgency.
- Tiered interpretation: Category I (reassuring), Category II (indeterminate), Category III (abnormal/high-risk).
- Category transition cues: Kabilang sa Category II ang mixed intermediate findings; nangangailangan ang Category III ng absent variability na may recurrent late o variable decelerations, bradycardia, o sinusoidal pattern.
- Sinusoidal concern cue: Ang smooth regular wave-like tracing (humigit-kumulang 3 to 5 cycles per minute) na may absent true variability ay nangangailangan ng agarang evaluation para sa severe fetal compromise tulad ng anemia/blood-loss contexts.
Pagtatasa sa Pag-aalaga
Pokus sa NCLEX
Sinusubok ng priority items kung aling intervention ang unang isasagawa kapag lumitaw ang fetal compromise signs kasabay ng uterine hyperstimulation o maternal instability.
- Iugnay ang tracing findings sa maternal hemodynamics, medications, at contraction burden.
- Paghiwalayin ang transient medication-related baseline/variability effects (halimbawa narcotics, magnesium sulfate, terbutaline, o butorphanol exposure context) mula sa persistent pathologic deterioration.
- I-interpret ang minimal variability na may differential context (sleep cycle, prematurity, medication exposure, CNS factors) at i-trend ang response sa halip na magpasyang compromise mula sa isang segment lamang.
- Ituring ang absent variability o mabilis na pagbaba mula moderate tungong minimal/absent bilang agarang deterioration signal na nangangailangan ng immediate escalation workflow.
- Para sa marked variability, dagdagan ang dalas ng reassessment at provider communication dahil maaaring hindi matatag ang baseline interpretation habang may posibleng hypoxia stress.
- Ituring ang marked variability bilang hindi karaniwan at posibleng poststress (halimbawa pagkatapos ng seizure o cord-compression events), na may mabilis na reassessment at oxygen/perfusion optimization.
- Ihiwalay ang limits ng monitoring method: pinakamahusay na nahuhuli ng external toco ang frequency/duration trends, habang ang internal pressure catheters ay nagbibigay ng quantified uterine tone/intensity context.
- Kapag internal monitoring ang gamit, i-interpret ang uterine tone/intensity kasama ang inaasahang context (madalas nasa paligid ng 10-12 mmHg ang resting tone; karaniwang mas mataas ang active labor acme, at maaaring umabot sa napakataas na pressures ang pushing).
- Kapag available ang IUPC data, kalkulahin ang Montevideo units mula sa 10-minute sum ng bawat contraction peak minus resting tone upang mas tumpak na masuri ang contraction adequacy.
- Suriin ang agarang reversible causes tulad ng prolapsed cord, rapid descent, o tachysystole.
- Sa recurrent late-deceleration patterns, unahin ang uteroplacental-perfusion causes (tachysystole/oxytocin burden, maternal hypotension pagkatapos ng neuraxial anesthesia, hypertensive/placental pathology).
- Para sa variable decelerations, unahin ang cord-compression differential kahit hindi nakaayon sa oras ng contractions, at dagdagan ang urgency habang tumitindi ang repetitive depth/duration burden.
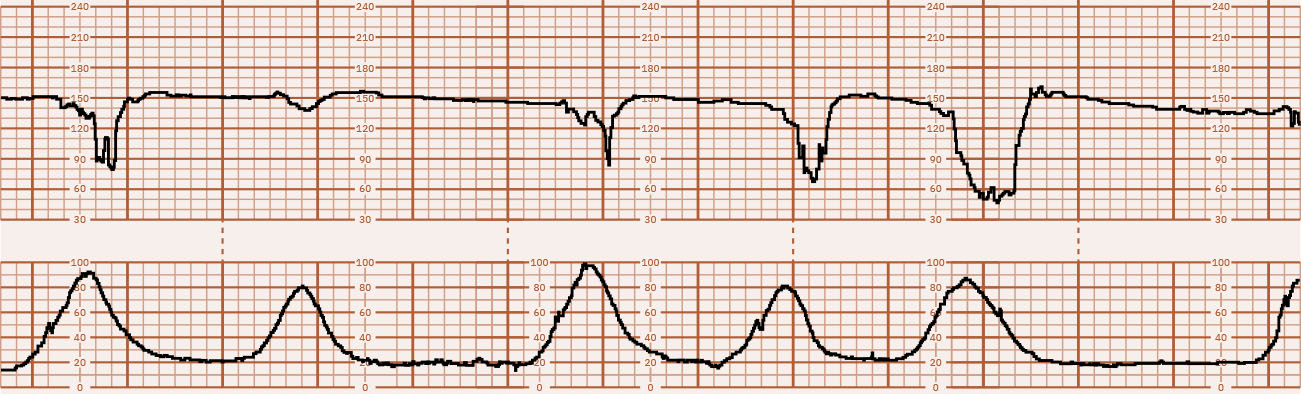 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- Para sa prolonged decelerations, imbestigahan ang uterine hyperactivity, cord compression, maternal hypotension, placental abruption, seizure activity, at imminent birth context.
- Kapag bumababa ang baseline rate, pag-ibahin ang tunay na sustained bradycardia at prolonged deceleration pattern bago ang pinal na classification.
- Tukuyin ang category trend (I, II, III) at kung ang kasalukuyang findings ay bumubuti o lumalala.
- Para sa Category II tracings, suriin lalo na ang accelerations at moderate variability; kapag parehong wala, simulan ang intrauterine resuscitation habang nagpapatuloy ang reassessment.
- Gamitin ang gestational-age appropriate acceleration criteria sa interpretasyon ng reassurance (10x10 bago ang 32 weeks; 15x15 sa/kapag lampas 32 weeks).
- Gumamit ng standardized charting sequence: monitoring method (external/internal), baseline rate at variability, accelerations/decelerations kasama ang type, contraction pattern (frequency-duration-intensity at resting tone kung internal), category, at plan of care/communications.
- Sa panahon ng oxytocin titration, i-chart ang fetal status bago at pagkatapos ng bawat rate increase.
- Mag-reassess nang madalas pagkatapos ng bawat intervention sa halip na maghintay ng matagal na deterioration.
- Pagkatapos malutas ang prolonged deceleration, agad na mag-reassess para sa residual tachycardia o lumalalang variability na maaaring magpahiwatig ng makabuluhang hypoxic burden.
- Para sa fetal tachycardia, unahin ang maternal fever assessment (lalo na 38 C o mas mataas), kasunod ang hydration, anemia, thyroid history, at infection/hypoxia contributors.
- Itugma ang action level sa category: Category I karaniwang routine surveillance, Category II tuloy-tuloy na surveillance na may paulit-ulit na reassessment at napapanahong provider updates, Category III agarang provider contact kasama ang resuscitation at expedited-birth planning kung hindi malutas.
Mga Interbensiyong Pang‑nars
- Para sa tachysystole na may nonreassuring FHR, itigil agad ang oxytocin, i-reposition sa lateral, magbigay ng IV bolus support (karaniwang 500 mL LR kung hindi contraindicated), magbigay ng oxygen 8-10 L/min by mask, at ihanda/ibigay ang terbutaline ayon sa order.
- Para sa tachysystole na may reassuring FHR, i-reposition sa lateral at magbigay ng IV bolus; kung hindi malutas pagkalipas ng humigit-kumulang 10 minutes bawasan sa kalahati ang oxytocin, at kung hindi pa rin malutas pagkalipas ng panibagong 10 minutes itigil ang oxytocin hanggang maging normal ang contraction frequency (5 o mas kaunti sa 10 minutes).
- Kung isasaalang-alang ang terbutaline, i-verify ang maternal pulse bago ang administration at karaniwang i-hold kapag higit sa 120 bpm ang pulse; asahan ang pansamantalang pagtaas ng maternal/fetal heart rate pagkatapos ng dosing.
- Para sa fetal bradycardia concern, isagawa ang immediate first-line sequence (reposition, IV fluid bolus kapag indicated, agarang provider notification) habang tuloy-tuloy na nire-reassess ang tracing trend.
- Kung mangyari ang bradycardia habang gumagamit ng oxytocin, itigil agad ang oxytocin bago ang karagdagang hakbang; kung hindi naka-oxytocin, simulan muna ang repositioning.
- Magsagawa ng agarang cervical exam para sa bradycardia/prolonged deceleration upang masuri ang cord prolapse o rapid fetal descent.
- Kapag natukoy ang cord prolapse, manu-manong iangat ang presenting part palayo sa cord at panatilihin nang tuloy-tuloy ang decompression habang inihahanda ang emergent cesarean birth.
- Para sa fetal tachycardia na may maternal fever, abisuhan ang provider para sa antipyretic/anti-infective management at suportahan ang hydration/perfusion.
- Gamitin muna ang conservative intrauterine resuscitation para sa variable decelerations at iwasan ang karagdagang sedating analgesia kapag nonreassuring ang fetal status hanggang sa provider reassessment.
- Magsagawa ng focused vaginal exam kapag clinically indicated upang matukoy ang agarang mechanical causes.
- Tumulong sa amnioinfusion kapag nireseta para sa recurrent variable decelerations na may cord-compression concern, at i-monitor ang uterine pressure upang maiwasan ang overdistention.
- Abisuhan nang maaga ang provider gamit ang eksaktong tracing description at intervention-response timeline.
- Karaniwang nangangailangan ang early deceleration patterns ng labor-progress assessment at birth readiness sa halip na agresibong resuscitation maliban kung may lilitaw na karagdagang abnormal features.
Nonresponse Escalation
Ang Category II patterns na hindi bumubuti sa intrauterine resuscitation ay maaaring umusad sa Category III at mangailangan ng agarang delivery planning.
Farmakolohiya
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| uterotonics(mga uterotonic) | Oxytocin context | Itigil o i-adjust agad kapag ang sobrang contractions ay nakaaambag sa fetal compromise. |
| tocolytics(mga tocolytic) | Terbutaline context | Isaalang-alang para sa tachysystole o mataas na resting tone kapag iniutos. |
Aplikasyon ng Clinical Judgment
Klinikal na Sitwasyon
Isang laboring na pasyente na naka-oxytocin ang nagkaroon ng recurrent variable decelerations, pagkatapos ay persistent late decelerations na may minimal variability.
- Recognize Cues: Lumalalang periodic changes at pagbaba ng variability na may tuloy-tuloy na contraction stress.
- Analyze Cues: Maaaring nauubos ang fetal oxygen reserve na may posibleng uteroplacental compromise.
- Prioritize Hypotheses: Pinakaagarang usapin ang umuunlad na hypoxia na nangangailangan ng immediate corrective bundle.
- Generate Solutions: Itigil ang oxytocin, lateral repositioning, fluid support, suriin para sa tachysystole/mechanical causes, abisuhan ang provider.
- Take Action: Isagawa ang interventions nang sunod-sunod at idokumento ang response timing.
- Evaluate Outcomes: Ang pagbuti ng tracing ay nagpapatatag ng pangangalaga; ang persistent deterioration ay nagti-trigger ng expedited birth pathway.
Mga Kaugnay na Konsepto
- mga pattern ng fetal heart rate at contraction - Pundasyong terminolohiya para sa interpretation.
- mga pisyolohikong impluwensiya sa fetal heart rate patterns - Ginagabayan ng etiology ang pagpili ng interbensiyon.
- panlabas at panloob na fetal monitoring - Naaapektuhan ng kalidad ng datos ang kumpiyansa sa intervention decisions.
- intrauterine resuscitation - Core intervention set para sa nonreassuring fetal status.
- oxytocin therapy - Mahigpit na kaugnay ang uterotonic management sa contraction-related fetal risk.
Self-Check
- Aling agarang interventions ang inuuna para sa bradycardia na may tachysystole?
- Paano nagkakaiba ang pamamahala sa resolving Category II at persistent Category III tracings?
- Bakit clinically critical ang dokumentasyon ng intervention-response timing?