Stroke (Aksidenteng Cerebrovascular)
Mahahalagang Punto
- “Time is brain” — namamatay ang mga selula ng utak sa loob ng ilang minuto kapag walang oxygen; kritikal ang maagang pagkilala at interbensyon
- 87% ng mga stroke ay ischemic (pagbara ng namuong dugo); 13% ay hemorrhagic (pagkapunit ng ugat)
- BEFAST: Balance, Eyes, Face, Arm, Speech, Time — pamantayang mnemonic para sa pagkilala ng stroke
- tPA (alteplase): Tanging FDA-approved para sa ischemic stroke; dapat maibigay sa loob ng 3 hours (hanggang 4.5 hours sa piling pasyente)
- Unang diagnostic test: Non-contrast CT scan — inaalis ang hemorrhage bago maibigay ang tPA
- TIA: “Mini-stroke” — parehong sintomas ngunit nawawala nang walang permanenteng pinsala; 18% ang panganib ng stroke sa loob ng 90 days
- Ang telemedicine-supported monitoring at agarang video NIHSS assessment ay maaaring magpabilis ng stroke-team activation, ngunit nangangailangan pa rin ang tiyak na acute treatment ng agarang personal na emergency care.
Patopisyolohiya
Ang stroke (cerebrovascular accident, CVA) ay biglaang pagkaantala ng daloy ng dugo sa utak na nagdudulot ng hindi na naibabalik na pagkamatay ng neuron kung hindi agad magagamot. Tumatanggap ang utak ng humigit-kumulang 15 hanggang 20 percent ng resting cardiac output, at ang focal perfusion loss ay maaaring magdulot ng hindi na naibabalik na tissue injury sa loob ng ilang minuto. Mahigit 800,000 stroke ang nangyayari taun-taon sa US; halos 75% ay sa mga adult na higit sa 65 taong gulang. Nananatiling ikalimang pangunahing sanhi ng kamatayan ang stroke at isa sa pangunahing sanhi ng pangmatagalang kapansanan sa United States.
Konteksto ng Cerebral Perfusion
Ang circle of Willis ay arterial collateral network na tumutulong mapanatili ang cerebral perfusion kapag may isang vascular segment na makipot o nabara. Maaaring mabawasan ng collateral support ang tindi ng infarct sa piling flow-limiting lesions.
- Anterior circulation: Mga internal carotid pathway na nagsusuplay sa karamihan ng cerebrum (frontal, parietal, lateral temporal, at anterior deep-hemisphere regions).
- Posterior circulation: Nagsasanib ang vertebral arteries para bumuo ng basilar artery at nagsusuplay sa brainstem, cerebellum, occipital lobes, at bahagi ng deep hemisphere (kabilang ang thalamic regions).
Ischemic Stroke (87%)
Mekanismo: Pagbara ng cerebral artery → pagkawala ng perfusion → pagkamatay ng neuron.
| Uri | Mekanismo | Mga Risk Factor |
|---|---|---|
| Thrombotic | Plaque (atherosclerosis) → namuong dugo na nabubuo sa cerebral vessel | Hypertension, atherosclerosis |
| Embolic | Namuong dugo na nabubuo sa ibang lugar (puso, carotid), umaabot sa utak | Atrial fibrillation (pinakakaraniwang cardiac source), valvular disease |
| Lacunar | Pagbara ng maliliit na ugat sa penetrating arteries | Hypertension, diabetes, mataas na cholesterol |
| Cryptogenic | Hindi matukoy ang sanhi; mas mataas ang insidente sa African Americans at Hispanics | — |
TIA (Transient Ischemic Attack): Pansamantalang pagbara na may pansamantalang stroke-like symptoms at walang ebidensiya ng persistent infarction; kadalasang nawawala ang mga episode sa loob ng ilang minuto at karaniwan sa loob ng humigit-kumulang 1 hour. Itinuturing itong babala ng nalalapit na stroke: ang 90-day stroke risk pagkatapos ng TIA ay ~18%.
Karaniwang pagkakaiba sa presentasyon:
- Ischemic thrombotic: Maaaring dahan-dahang lumitaw o pabagu-bago ang sintomas bago maging matatag.
- Ischemic embolic: Mas biglaan ang simula at madalas maagang naroroon ang malulubhang deficits.
- Hemorrhagic: Biglaang presentasyon na may matinding sakit ng ulo, pananakit ng leeg, photophobia, pagduduwal/pagsusuka, at mas mataas na maagang panganib ng depressed consciousness.
Hemorrhagic Stroke (13%)
Mekanismo: Pagkapunit ng cerebral vessel → pag-ipon ng dugo → pagtaas ng intracranial pressure (ICP) → compression ng utak at ischemia.
| Uri | Lokasyon | Karaniwang Sanhi |
|---|---|---|
| Intracerebral hemorrhage (ICH) | Sa loob ng tissue ng utak | Hypertension (pinakakaraniwan), anticoagulants |
| Subarachnoid hemorrhage (SAH) | Subarachnoid space (paligid ng utak) | Pumutok na aneurysm, AVM rupture |
SAH hallmark: Biglaang “pinakamasakit na sakit ng ulo sa buhay ko” — thunderclap onset, kadalasang may pagduduwal, pagsusuka, photophobia, nuchal rigidity.
Mga Klinikal na Manipestasyon
BEFAST Mnemonic (Pagkilala sa Stroke)
| Letra | Assessment | Mga Senyales |
|---|---|---|
| B — Balance | Biglaang pagkawala ng balanse o koordinasyon | Ataxia, pagkahulog |
| E — Eyes | Biglaang pagkawala o pagbabago ng paningin | Hemianopia, diplopia |
| F — Face | Kawalan ng simetriya ng mukha | Paglaylay ng isang bahagi ng mukha |
| A — Arm | Panghihina o paglaylay ng braso | Hemiparesis/hemiplegia |
| S — Speech | Malabo o magulong pananalita | Dysarthria, aphasia |
| T — Time | Oras para tumawag agad sa 911 | Idokumento ang oras ng “last known well” |
Maaaring hindi matukoy ng FAST-only screening ang ilang posterior-circulation stroke; pinapahusay ng BEFAST ang pagkilala sa pamamagitan ng pagdagdag ng mga palatandaan sa balanse at pagbabago ng paningin.
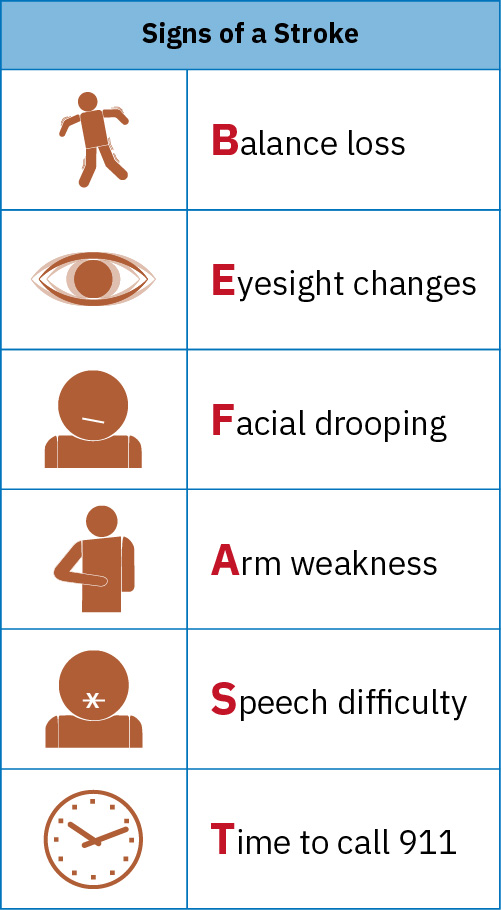 Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Mga Karagdagang Sintomas ayon sa Lokasyon ng Stroke
- Right hemisphere: Mga deficit sa paningin/espasyo, impulsivity, pagbabago ng personalidad, left-sided deficits
- Left hemisphere: Mga deficit sa pagsasalita at wika (aphasia), kapansanan sa analytic thinking, right-sided deficits
- Pag-iingat sa stroke mimic: Ang peripheral facial palsy patterns (halimbawa paralisang Bell) ay maaaring magmukhang stroke sa presentasyon; ang biglaang focal deficits ay dapat pa ring tratuhing stroke hanggang maalis sa agarang workup ang cerebrovascular cause.
Mga Karaniwang Deficit ayon sa Teritoryo ng Ugat
- MCA: Hemiparesis/hemiplegia, aphasia, homonymous hemianopsia.
- ICA: Contralateral face-arm-leg sensory/motor deficits, aphasia/apraxia, hemianopsia, posibleng unilateral neglect.
- ACA: Contralateral leg-predominant weakness/sensory loss, kapansanan sa lakad, pagbabago sa cognitive o affective function, kawalan ng pagpipigil sa ihi.
- VA/PICA: Pagkahilo, nystagmus, dysphagia, dysarthria, ataxia/vertigo, crossed sensory findings.
- Basilar artery: Quadriplegia, bulbar weakness, o locked-in syndrome sa malubhang infarction.
- PCA: Mga deficit sa paningin, kapansanan sa memorya, pupillary abnormalities, at sensory deficits.
Mga Komplikasyon ng CVA
Hemiparesis/hemiplegia, hirap lumunok, aphasia, dysarthria, homonymous hemianopsia, bladder incontinence, seizures (unang 24 hours), emotional lability, aspiration risk.
Assessment at Diagnostics
Mga Tool sa Neurological Assessment:
- NIHSS (NIH Stroke Scale): Pamantayang severity rating (0 hanggang 42); mas mataas na score = mas malaking dysfunction at mas masamang inaasahang kinalabasan
- Glasgow Coma Scale (GCS): Assessment ng antas ng kamalayan
- Oras ng “last known well”: Pinakamahalagang tanong — tumutukoy sa eligibility window ng tPA
- Kasama sa NIHSS-linked na highly predictive acute findings ang facial droop, arm weakness/drift, at speech abnormality.
- Sa remote pathways, ang structured video-guided NIHSS tasks ay maaaring sumuporta sa maagang pagkilala ng cues habang ina-activate ang EMS transport.
Dapat kabilang sa mabilis na stroke-pathway activation ang agarang transport sa accredited stroke center o activation ng in-hospital stroke-team protocol. Maraming stroke-ready pathway ang nagta-target ng pagsisimula ng CT sa loob ng humigit-kumulang 25 minutes mula pagdating, na may imaging interpretation sa loob ng humigit-kumulang 45 minutes.
Mga Diagnostic Test:
| Test | Layunin |
|---|---|
| CT scan (non-contrast) | First-line — inaalis ang hemorrhage bago ang pagbibigay ng tPA |
| CT with contrast/CT perfusion | Tinutukoy ang lokasyon/laki ng infarct at penumbra (salvageable marginal-flow tissue) sa piling pathways |
| MRI | Mga lesion sa utak, lawak ng infarction |
| Carotid Doppler ultrasound | Sinusuri ang pagbara ng carotid artery |
| Cardiac echocardiogram | Sinusuri para sa cardiac embolic source (A-fib) |
| Cerebral angiogram | Tinutukoy ang arterial occlusion at piling hemorrhagic-source vascular abnormalities |
| PT, INR, aPTT | Baseline coagulation bago ang fibrinolytic/anticoagulant therapy |
Mga Senyales ng Tumaas na Intracranial Pressure (ICP)
Tumaas na ICP — Prayoridad na Assessment
Ang mga pasyenteng may hemorrhagic stroke ang may pinakamataas na panganib sa pagtaas ng ICP sa loob ng unang 72 hours.
- Pinakamaagang senyales: Bumababang antas ng kamalayan
- Pagkabalisa, agitation, pagkalito
- Sakit ng ulo, pagduduwal/pagsusuka
- Seizures (lalo na sa unang 24 hours)
- Matinding hypertension + bradycardia (Cushing’s triad)
- Huling mga senyales: Decerebrate (extension) o decorticate (flexion) posturing
Medikal na Pamamahala
Ischemic Stroke — tPA (Alteplase)
Pagbibigay ng tPA — Kritikal sa Oras
Dapat maibigay ang IV alteplase (tPA) sa loob ng 3 hours mula simula ng stroke (hanggang 4.5 hours sa piling pasyente).
Mga kontraindikasyon sa tPA:
- Edad na lampas 80 taon
- Kasalukuyang paggamit ng anticoagulant
- Kasaysayan ng parehong stroke at diabetes
- Kamakailang operasyon o trauma sa ulo
Pagkatapos ng tPA: HUWAG magbigay ng aspirin o anticoagulants sa loob ng 24 hours ng tPA.
Patuloy na therapy: Aspirin 24-48 hours pagkatapos ng onset (kung hindi ginamit ang tPA o pagkatapos ng 24-hour waiting period); anticoagulants para sa A-fib-related strokes.
Endovascular therapy: Mechanical thrombectomy para sa large vessel occlusion — pinahahaba ang treatment window.
Pamamahala ng Hemorrhagic Stroke
- Kontrol sa blood pressure: Dahan-dahang pagbaba hanggang 150/90 mmHg — beta-blockers, mga ACE inhibitor, mga calcium channel blocker, o hydralazine
- Surgical intervention: Para sa cerebellar hemorrhage >3 cm, hydrocephalus, brain stem compression
- Aneurysm/AVM: Neurosurgical clipping o coiling upang ihinto ang pagdurugo
- Konteksto ng vasospasm management: Maaaring gamitin ang nimodipine pagkatapos ng subarachnoid hemorrhage sa piling care pathways.
Mga Interbensyong Pang-nars (Acute Phase)
Mga Prayoridad na Assessment:
- Mga neurologic check: LOC, Glasgow Coma Scale, pupillary response, lakas ng motor
- Patency ng daanan ng hangin, respiratory status
- Vital signs — madalas na pagmomonitor
- Pagmomonitor ng cardiac rhythm (matukoy ang A-fib)
- Blood glucose trending dahil maaaring lumala ang neurologic injury sa dysglycemia
- Seizure monitoring (lalo na sa unang 24 hours)
- Swallowing assessment — aspiration precautions
- Sodium at intake/output trending para sa posibleng SIADH-associated fluid/electrolyte shifts
Mga Pangunahing Interbensyong Pang-nars:
- Panatilihing 30° ang HOB elevation upang mabawasan ang ICP
- Aspiration precautions (hirap lumunok risk): NPO hanggang makumpleto ang swallowing assessment
- Integridad ng balat — madalas na pagpapalit ng posisyon para sa mga hindi nakakakilos na pasyente
- Pag-iwas sa pagkahulog — pinapataas ng hemiparesis/hemiplegia at pagkalito ang panganib
- Suporta sa komunikasyon — magbigay ng alternatibong mga estratehiya sa komunikasyon para sa aphasia
- Sundin ang DVT prophylaxis at mga plano sa pag-iwas sa konstipasyon (kabilang ang stool-softener protocols kapag iniutos)
- Iwasang buhatin o hilahin ang flaccid/affected arm; protektahan ang mga apektadong paa’t kamay laban sa dependent edema at pinsala
- Ilapat ang visual-field compensation strategies (lumapit mula sa hindi apektadong bahagi at i-cue ang pag-scan papunta sa apektadong field)
- Suriin ang epekto ng homonymous-hemianopsia sa pagkain, hygiene, at community mobility; palakasin ang active head-turn scanning at ipagpaliban ang pagmamaneho hanggang sa pormal na visual/cognitive clearance.
- Kung tumatanggap ng alteplase/anticoagulants, ipatupad ang mahigpit na bleeding precautions
Pangangalagang Nakatuon sa ICP para sa Stroke
- Panatilihing nasa gitna ang leeg at iwasan ang biglaang pagbaluktot ng leeg/balakang na maaaring magpataas ng intrathoracic pressure at ICP.
- Iwasang pagsabay-sabayin ang high-stimulation activities; gumamit ng low-stimulus pacing upang mabawasan ang ICP spikes.
- Magbigay ng oxygenation support at hyperoxygenate sa paligid ng suctioning kapag indikado.
- Mag-ingat sa paggamit ng sedatives dahil maaari nilang matakpan ang neurologic changes.
Mga Layunin ng Rehabilitasyon: Interdisciplinary team (PT, OT, speech therapy, case management):
- Pinahusay na paggalaw at pag-aalaga sa sarili
- Pamamahala ng dysphagia at pag-iwas sa aspiration
- Pag-optimize ng komunikasyon (speech therapy para sa aphasia/dysarthria)
- Emosyonal na suporta para sa lability, coping, at depression
Edukasyong Pangkalusugan at Sekundaryang Pag-iwas
- Palakasin ang pag-iwas sa paulit-ulit na stroke: paghinto sa paninigarilyo, kontrol sa blood pressure at glucose, pagbabawas ng lipid, pisikal na aktibidad, pagpapabuti ng diyeta, at pagsunod sa mga iniresetang gamot.
- Isama ang konteksto ng indibiduwal na risk counseling, kabilang ang sex- at population-level disparities (halimbawa kababaihan at piling American Indian/Alaska Native communities) kapag nagpaplano ng prevention follow-up.
- Ituro sa kliyente/tagapag-alaga ang pagkilala sa babalang stroke (BEFAST) at agarang emergency activation para sa paulit-ulit na sintomas.
- Sa telemedicine-enabled home monitoring plans, ituro sa mga pasyente na tratuhing emergency cues ang bagong unilateral weakness, facial droop, o pagbabago sa pananalita at unahin ang pag-activate ng EMS.
- Kung iuuwi na naka-anticoagulants, ituro ang pagmomonitor sa bleeding risk at mga trigger para sa agarang pag-uulat.
- Ituro ang ligtas na paggamit ng assistive devices upang mabawasan ang panganib ng pagkahulog habang nagpapagaling.
Mga Kaugnay na Konsepto
- sistemang neurologikal — Anatomiya ng cerebrovascular
- agarang paggamot sa ischemic stroke at sekundaryang pag-iwas — Mas detalyadong reperfusion windows, contraindication screening, at postacute prevention pathway.
- agarang pamamahala ng hemorrhagic stroke at kontrol ng ICP — Kontrol sa pinagmumulan ng pagdurugo, ICP-focused stabilization, at neurosurgical escalation pathway.
- pagkilala sa mga karaniwang neurological disorder at prayoridad na pangangalaga — Mga framework ng neurological assessment
- mga anticoagulant — Pag-iwas sa embolic recurrence; kontraindikado sa acute phase
- mga antihypertensive — Pamamahala ng hypertension bilang pangunahing risk factor
- pagsusuri at pamamahala ng hypertension — Pag-iwas sa hemorrhagic stroke
- sistemang cardiovascular — Atrial fibrillation bilang embolic source
- pag-iwas sa pagkahulog — Pamamahala ng panganib ng pagkahulog pagkatapos ng stroke
Sariling Pagsusuri
- Dumating sa ED ang isang pasyente na may biglaang panghihina ng kanang braso at hirap magsalita, at ang “last known well” ay 2 hours na ang nakalipas. Negatibo sa hemorrhage ang CT scan. Anong gamot ang maaaring ibigay, at ano ang kritikal na konsiderasyong may kinalaman sa oras?
- Ang isang pasyenteng may hemorrhagic stroke na neurologically stable ay biglang naging lethargic na may bradycardia at matinding hypertension. Anong komplikasyon ang ipinahihiwatig ng mga findings na ito, at ano ang prayoridad na interbensyon?
- Sinusuri ng nars ang isang post-stroke na pasyente at napansing umuubo ito habang kumakain. Anong komplikasyon ang panganib sa pasyente, at anong aksyong pang-nars ang pinakaangkop?